Слаженная работа желчного пузыря и его протоков играет ключевую роль в переваривании пищи, особенно жиров. Именно благодаря этому органу организм может регулировать выброс желчи, необходимой для пищеварения. Когда нарушается нормальный отток желчи, развивается дисфункция, которая называется дискинезия желчных путей (ДЖВП). Это состояние сопровождается неприятными симптомами, которые существенно снижают качество жизни. Дискинезия требует своевременной диагностики и лечения, чтобы предотвратить возможные осложнения.
Определение заболевания
Общие сведения
Дискинезия желчных путей – это функциональное нарушение моторики и тонуса желчного пузыря, а также его протоков. Патология проявляется несогласованной или избыточной сократительной активностью этих органов, что затрудняет поступление желчи в двенадцатиперстную кишку.
Сама по себе желчь играет важную роль в пищеварении, помогая расщеплять жиры, а также активизируя ферменты поджелудочной железы. При дискинезии этот процесс нарушается, что сопровождается патологическими симптомами: тяжесть в животе, тошнота и изменение стула.
В современной медицинской литературе термин «дискинезия желчных путей» был заменен на «функциональное расстройство билиарного тракта». Под этим понятием подразумевается целый симптомокомплекс, возникающий на фоне моторно-тонической дисфункции желчного пузыря, его протоков и сфинктеров.
Этиология и патогенез
Причины заболевания
Заболевание развивается под воздействием негативных экзогенных и эндогенных факторов, в частности:
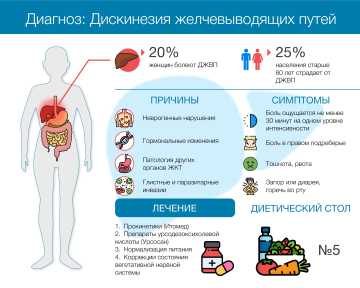
- Стресс и нервное напряжение. Являются наиболее частыми факторами риска, так как психоэмоциональное состояние сильно влияет на моторику органов пищеварения.
- Неправильное питание. Чрезмерное потребление жирной, острой и жареной пищи, а также несоблюдение режима питания.
- Гормональные нарушения. Болезнь чаще встречается у женщин, что связано с влиянием половых гормонов на функционирование пищеварительной системы.
- Заболевания желудочно-кишечного тракта. Провоцировать дискинезию могут гастрит, дуоденит, язвенная болезнь, гепатит, цирроз, панкреатит.
- Паразитарные инфекции. Например, лямблиоз, который нарушает баланс микрофлоры и моторную активность желчного пузыря.
Болезнь может развиваться на фоне патологий аллергической природы:
- обструктивный бронхит;
- атопический дерматит;
- аллергический ринит и т.п.
Эпидемиология
Дискинезия желчных путей встречается у людей разных возрастов, но особенно подвержены заболеванию женщины в возрасте от 20 до 40 лет. По статистике, частота встречаемости дискинезии выше в развитых странах, что связано с особенностями питания, уровнем стресса и другими факторами образа жизни. Патолгия может проявляться как у детей, так и у взрослых, однако пик заболеваемости обычно приходится на молодой и средний возраст.
Патогенез дискинезии желчных путей
Механизм дискинезии желчных путей связан с нарушением регуляции сокращений желчного пузыря и сфинктера Одди — клапана, регулирующего выброс желчи в двенадцатиперстную кишку.
В норме процесс выделения желчи регулируется сложной системой нервных и гормональных сигналов, которые обеспечивают своевременное и достаточное поступление желчи в кишечник. При дискинезии наблюдаются нарушения координации этих процессов, что может проявляться либо гипертонусом либо гипотонусом желчных путей. В обоих случаях нарушается нормальный отток желчи, что ведет к проблемам с пищеварением и появлению клинических симптомов.
Симптомы заболевания
Клиническая картина варьируется в зависимости от типа и выраженности функционального нарушения. Однако основными признаками заболевания являются:
- боль в правом подреберье. Бывает различной интенсивности и характера: от тупой и ноющей до острой и спазматической;
- диспепсические расстройства. Пациенты жалуются на тошноту, горечь во рту, особенно по утрам, метеоризм, вздутие живота, изжогу.
- чередование запоров и диареи;
- общее недомогание и слабость;
- колебания массы тела.
Классификация дискинезии желчных путей
Что касается классификации ДЖВП, на сегодняшний день специалисты опираются на Римские критерии IV пересмотра. Эти критерии разработаны международными экспертами для диагностики функциональных нарушений органов пищеварения. Существуют следующие варианты функциональных расстройств:
- билиарная боль. Это острая или тупая боль, возникающая в правом подреберье и, как правило, связана с функциональными нарушениями желчевыводящих путей. Синдром усиливается после приема пищи, особенно жирной и тяжелой для переваривания;
- функциональное расстройство желчного пузыря. Нарушение моторики и тонуса самого желчного пузыря без органических поражений. Оно приводит к недостаточному поступлению желчи в кишечник и связано с дисфункцией мышечного слоя пузыря;
- функциональное расстройство сфинктера Одди по билиарному типу. Нарушение, при котором затрудняется отток желчи в кишечник.
- функциональное расстройство сфинктера Одди по панкреатическому типу. Связано с нарушением оттока панкреатического сока, что приводит к панкреатической боли, локализованной в верхней части живота, и часто сопровождается панкреатитом.
Ранее дискинезия желчных путей делилась на два типа:
- гипокинетический-гипотонический. Развивается при повышенном тонусе симпатической нервной системы;
- гиперкинетический-гипертонический. Обусловлен повышенным тонусом парасимпатической вегетативной нервной системы.
Однако эта классификация устарела, поскольку она не охватывает всех нюансов функциональных нарушений, а также не учитывает тонкости в регуляции сфинктера Одди.
Возможные осложнения
При отсутствии своевременной диагностики и лечения ДЖВП может привести к серьезным осложнениям. На ее фоне развиваются различные патологии желчного пузыря и органов пищеварения, а также нарушаются обменные процессы в организме.
Распространенные осложнения:
- хронический холецистит;
- желчнокаменная болезнь;
- панкреатит;
- гастрит, дуоденит;
- стеаторея.
Хронические боли, диспепсические расстройства и ограничения в питании нередко приводят к снижению качества жизни пациентов. Нарушение привычного образа жизни, беспокойство о здоровье, а также необходимость соблюдать диету нередко становятся причиной эмоционального напряжения и депрессии,.
Диагностика заболевания
Консультативный прием
Пациент, которого беспокоят патологические симптомы, должен обратиться к гастроэнтерологу или терапевту. На приеме врач выслушивает жалобы пациента, выявляет возможные факторы риска. Важно уточнить образ жизни пациента, рацион питания, наличие хронических заболеваний и частоту стрессовых ситуаций, так как все эти аспекты могут влиять на развитие дискинезии.
Сбор анамнеза, осмотр и анализы
На консультации врач подробно изучает анамнез пациента, выясняя, когда начались симптомы, какие условия или продукты питания их усиливают, а также какие ранее были заболевания печени и желчного пузыря.
Осмотр включает пальпацию области правого подреберья, при которой может отмечаться болезненность. Также специалист оценивает цвет кожи и слизистых оболочек, возможные признаки желтухи, общие признаки ухудшения здоровья. На основании анамнеза и осмотра врач назначает дополнительные анализы и инструментальные исследования.
Инструментальная диагностика
Для подтверждения диагноза назначают инструментальные методы исследования:
- УЗИ. Визуализирует изменения в форме и размере желчного пузыря, наличие или отсутствие камней, признаки застоя желчи или деформации органа;
- фиброгастроскопия (ФГДС). Позволяет исключить отек места выхода желчного протока или его обструкцию новообразованием 12-перстной кишки.
- гепатобилиарная сцинтиграфия. Помогает измерить время опорожнения желчного пузыря и выявить нарушения в работе сфинктера Одди;
- ультразвуковая холецистография. Это исследование с нагрузкой – после первого УЗИ пациент принимает желчегонное средство, и через определенное время проводится повторное исследование. Метод позволяет оценить способность желчного пузыря сокращаться в ответ на нагрузку и выявить гипокинетический или гиперкинетический тип дискинезии;
- фракционное дуоденальное зондирование. В ходе этого исследования проводится забор содержимого двенадцатиперстной кишки для оценки состава и объема желчи, а также состояния желчевыводящей системы. Метод позволяет выявить нарушение тонуса желчных протоков и оценить сократительную способность желчного пузыря.
Лабораторная диагностика
Лабораторные анализы помогают уточнить наличие воспалительных или обменных нарушений, а также исключить другие заболевания. При дискинезии желчных путей биохимический анализ крови показывает повышенный уровень билирубина и ферментов печени АЛТ и АСТ, что указывает на застой желчи или нарушения функции печени. Повышенный уровень щелочной фосфатазы и гамма-глутамилтрансферазы (ГГТ) также свидетельствует о нарушении оттока желчи. Эти показатели помогают дифференцировать дискинезию от заболеваний, сопровождающихся воспалением или поражением печени.
Изменения в желчеотделении приводят к дисбалансу микрофлоры кишечника, что проявляется нарушением пищеварения и усвоения питательных веществ. Анализ на дисбактериоз помогает выявить возможные отклонения в составе кишечной микрофлоры, а исследование на гельминтоз исключает наличие паразитарных инфекций, которые также могут нарушать работу желчного пузыря и провоцировать схожие симптомы.
Дифференциальная диагностика
Заболевания, которые необходимо исключить во время дифференциальной диагностики:
- холецистит;
- желчнокаменная болезнь;
- панкреатит;
- гастрит, язвенная болезнь желудка.
Лечение дискинезия желчных путей
Медикаментозное лечение
Медикаментозное лечение подбирается в зависимости от типа дискинезии и выраженности симптомов. Основными группами препаратов, которые могут быть назначены, являются:
- Препараты урсодезоксихолевой кислоты. УДХК разжижает желчь и улучшает её отток, снижая риск образования камней. Например, препарат Урсосан широко применяется при ДЖВП для нормализации работы желчевыводящей системы. Он обладает также гепатопротекторным действием, защищая печень от токсичных веществ и предотвращая её повреждение.
- Спазмолитики. Препараты Но-шпа и Дротаверин применяются для снятия болевого синдрома при гиперкинетическом типе дискинезии. Они способствуют расслаблению гладкой мускулатуры желчного пузыря и желчевыводящих путей, что облегчает отток желчи и устраняет болезненные спазмы.
- Прокинетики. Нормализуют моторику желудочно-кишечного тракта, что особенно актуально при гипокинетическом типе ДЖВП. Эти препараты усиливают сокращения желчного пузыря, способствуя выделению и продвижению желчи в кишечник, а также нормализуют работу пищеварительного тракта в целом.
- Препараты на основе нифедипина и нитроглицерина. Оказывают сосудорасширяющее и расслабляющее действие на гладкую мускулатуру. Однако поскольку препараты обладают гипотензивным действием (понижают давление), их прием должен осуществляться под наблюдением врача.
Если причиной дискинезии стали паразитарные инфекции, то терапия обязательно включает антипаразитарные и антигельминтные средства. Препараты назначаются на основании анализа на гельминтозы с учётом типа возбудителя.
Поскольку стресс является одним из факторов, провоцирующих дискинезию, пациентам рекомендуется применение седативных препаратов: Валериана, Персен или Ново-Пассит. Они помогают снизить уровень тревожности, расслабляют нервную систему и устраняют психосоматические факторы, влияющие на симптомы.
Физиолечение
Физиотерапевтические методы применяются для усиления эффекта медикаментозного лечения, улучшения микроциркуляции и уменьшения спазмов. Основные методы физиотерапии, назначаемые при ДЖВП:
- диадинамотерапия;
- электрофорез с магния сульфатом;
- ультразвук низкой интенсивности;
- синусоидально модулированные токи;
- импульсные токи низкой частоты.
Режим питания и диета
Для нормализации работы желчного пузыря рекомендуется придерживаться диеты Стол №5 по Певзнеру. Ее основные принципы:
- исключение жирных, жареных и копченых продуктов, так как они провоцируют спазмы и усугубляют застой желчи;
- отказ от острых и соленых блюд, которые раздражают слизистую и могут усиливать болевой синдром;
- дробное питание: принимать пищу рекомендуется 5-6 раз в день, чтобы поддерживать постоянное выделение желчи и предотвратить застой;
- обогащение рациона растительной пищей и нежирным мясом (курица, индейка, рыба), а также кисломолочными продуктами, которые улучшают перистальтику и облегчают пищеварение;
Хирургическое лечение
При стойком нарушении функции сфинктера Одди, когда консервативная терапия не дает желаемого эффекта, необходимо хирургическое вмешательство. Проводится эндоскопическая папиллотомия – малоинвазивная процедура, при которой хирург рассекает сфинктер Одди. Это позволяет нормализовать отток желчи и панкреатического сока, устраняя симптомы застоя. Процедура выполняется эндоскопически, что снижает риск осложнений и ускоряет реабилитацию.
Прогноз и профилактика
Прогноз при дискинезии желчных путей в большинстве случаев благоприятный, особенно при своевременной диагностике и комплексном лечении. Соблюдение рекомендаций врача, диета, прием лекарств и физиотерапевтические процедуры значительно снижают риск осложнений. Важно отметить, что ДЖВП — функциональное нарушение, которое, при соответствующем образе жизни, является контролируемым, а его обострения — редкими и непродолжительными.
Профилактика ДЖВП играет ключевую роль как в предотвращении первичных случаев заболевания, так и в предупреждении рецидивов. Профилактические меры включают:
- рациональное питание;
- устранение стрессового фактора;
- контроль массы тела;
- умеренные физические нагрузки.
Пациентам с предрасположенностью к ДЖВП рекомендуется регулярно посещать гастроэнтеролога, чтобы своевременно выявить и предотвратить возможные осложнения.
Заключение
Дискинезия желчных путей — функциональное заболевание, которое значительно влияет на качество жизни пациента. Однако благодаря своевременной диагностике и комплексному подходу к лечению, включающему медикаментозную терапию, физиопроцедуры и корректировку образа жизни, возможно добиться стабильного улучшения состояния и минимизировать риск рецидивов. Соблюдение рекомендаций врача и профилактических мер помогает пациентам с ДЖВП вести здоровую, полноценную жизнь.
Список литературы
- И.М.Щербенков. Дискинезия желчевыводящих путей: возможности терапии. Справочник поликлинического врача. 2012; 11: 50–54.3.
- Гастроэнтерология. Национальное руководство /2020.-714
- https://pubmed.ncbi.nlm.nih.gov/12095476/
- https://my.clevelandclinic.org/health/diseases/23932-biliary-dyskinesia
- https://mayoclinic.elsevierpure.com/en/publications/gallbladder-dyskinesia





_360x0_0b4.webp)
_360x0_c2f.jpg)
_360x0_c2f.jpg)
_360x0_c2f.jpg)
_360x0_c2f.jpg)
_360x0_c2f.jpg)





.png)
Авторизуйтесь, чтобы проголосовать: