Острая печеночная недостаточность – комплекс проявлений нарушения функционального состояния печени. Развивается обычно быстро (от 7 до 28 дней) на фоне поражения органа различными заболеваниями. Смертность составляет 50-80 %.
Формы и стадии
В зависимости от первопричины выделяют три формы острой печеночной недостаточности: эндогенную, экзогенную и смешанную.
- Эндогенная возникает, если имеется поражение самой печени. Выделяют большой и малый вид этой формы заболевания. В основе большой печеночной недостаточности (истинной, первичной) лежит гибель клеток печени или их замещение другой тканью. Возникает под действием инфекций и токсических веществ. Например, при вирусных гепатитах, циррозе, отравлении ядами, онкологических заболеваниях органа.
Малая острая печеночная недостаточность развивается в составе синдрома полиорганной недостаточности. Возникает в результате тяжелых инфекций, отравлений, сепсиса.
- Экзогенная форма вызвана нарушением кровообращения, когда кровь проходит по короткому пути, минуя печеночные клетки. В результате она не очищается от токсических соединений и в таком виде попадает в общий кровоток и разносится по организму.
К этой форме относится «шоковая» печень, портальная недостаточность (нарушение кровотока в воротной вене печени) и электролитная недостаточность (нарушение функции печени обусловлено снижением уровня калия в крови).
- Смешанная форма возникает при сочетании экзогенной и эндогенной.
Заболевание проходит несколько стадий:
- Первая стадия (начальная, латентная, компенсированная): симптомы отсутствуют, нарушения функционального состояния можно выявить только путем лабораторных исследований;
- Вторая стадия (декомпенсированная): появляются основные симптомы в сочетании с изменениями в анализах;
- Третья стадия: к симптомам нарушения функции печени присоединяются проявления поражения других органов, в частности, центральной нервной системы вплоть до печеночной комы.
По скорости развития патологии можно выделить молниеносную форму (развивается менее, чем за неделю и обладает высокой вероятностью летального исхода), острую (от 7 до 28 дней) и подострую (от 28 дней до 3 месяцев).
Этиология
Существует целый ряд заболеваний и патологических процессов, которые могут привести к разрушению печени, замещению ее клеток другой тканью и нарушению кровотока:
- Вирусные гепатиты и другие инфекционные заболевания, затрагивающие ткань печени (герпетическая инфекция, туберкулез, геморрагическая лихорадка);
- Заражение паразитами и простейшими (описторхоз, амебиаз);
- Злоупотребление алкоголем;
- Наркомания;
- Прием гепатотоксических лекарственных препаратов без назначения врача;
- Отравление токсинами, ядами, химическими соединениями;
- Цирроз печени;
- Жировой гепатоз;
- Гепатиты неинфекционной этиологии;
- Злокачественные новообразования (первичные или метастазы в печень);
- Желчнокаменная болезнь;
- Массивное кровотечение, шок;
- Ишемия печени, вызванная нарушением ее кровоснабжения (тромбозы, сдавление кровеносных сосудов);
- Сепсис, перитонит, абсцессы;
- Массивные ожоги;
- Обезвоживание, электролитные нарушения;
- Переливание несовместимой крови;
- Оперативное вмешательство;
- Заболевания поджелудочной железы и эндокринной системы, почечная недостаточность;
- Тяжелое течение беременности (эклампсия);
- Генетические нарушения;
- После «чистки» организма и лечения некоторыми средствами народной медицины (масло с чесноком и лимоном, китайские травы).
Патогенез
В организме печень выполняет множество функций:
- Синтез и выделение желчи;
- Синтез белка;
- Кроветворение и выработка веществ, влияющих на свертываемость крови;
- Защита организма от токсинов и других вредных веществ;
- Обмен глюкозы (переработка и синтез гликогена и жирных кислот);
- Обмен витаминов и микроэлементов;
- Стабилизация гормонального обмена.
При воздействии повреждающих факторов гепатоциты начинают выделять ферменты, разрушающие соседние клетки. Этот процесс распространяется на весь орган и при 70 % повреждения развивается печеночная недостаточность. Как следствие происходит отравление организма токсическими веществами, которые печень не может нейтрализовать. Негативному влиянию подвергаются все обменные процессы. Нарушается механизм выведения желчи, что ведет к ее застою. Развивается печеночная энцефалопатия и кома.
Симптомы
Клинические проявления включают симптомы поражения печени и центральной нервной системы:
- Желтуха, потемнение мочи и обесцвечивание кала (часто, но не всегда);
- Кожный зуд;
- Нарушения пищеварения – тошнота, рвота, отрыжка, диарея, снижение аппетита, извращение вкуса, печеночный запах изо рта;
- Боли в области печени;
- Отеки;
- Кровоточивость десен, кровотечения из носа, обильные менструации у женщин. При появлении увеличения давления в системе воротной вены печени могут быть кровотечения из расширенных вен пищевода и прямой кишки;
- Сосудистые звездочки, геморрагия, покраснение ладоней;
- Слабость, вялость, снижение работоспособности;
- Сонливость, заторможенность, медленная речь, головокружения;
- Перепады настроения, раздражительность, снижение памяти и внимания;
- Повышение температуры тела;
- В более тяжелых случаях – дрожание рук, галлюцинации, бред.
Диагностика
При сборе анамнеза врачу важно знать о наличии заболеваний печени, вредных привычек, воздействии неблагоприятных факторов среды (работа с химическими соединениями, ядами), приеме лекарственных препаратов (в том числе лечение методами народной медицины).
При осмотре обращают внимание на желтушность кожных покровов, наличие сосудистых звездочек, кровоподтеков, расширенных вен на передней брюшной стенке, покраснения ладоней, асцита.
При пальпации может определяться увеличение печени, ее болезненность, плотность. Иногда, наблюдается уменьшение органа. Эти данные зависят от заболевания, вызвавшего печеночную недостаточность.
Основным методом диагностики печеночной недостаточности являются лабораторные исследования. Биохимический анализ крови может показать увеличение билирубина, щелочной фосфатазы (при застое желчи), АСТ, АЛТ (при разрушении печени), снижение альбумина; общий анализ – снижение гемоглобина, эритроцитов, тромбоцитов, лейкоцитоз, увеличение СОЭ.
Из инструментальных методов применяют УЗИ, магнитно-резонансную томографию, компьютерную томографию для определения размеров, структуры печени, наличия опухолей, камней в желчном пузыре. Электроэнцефалография используется для диагностики печеночной энцефалопатии. Дополнительно проводят биопсию печени, сцинтиграфию.
Лечение
Необходима экстренная госпитализация в стационар.
Назначают инфузионную терапию для устранения жизнеугрожающих состояний:
- устранение интоксикации;
- восстановление водно-электролитных нарушений;
- остановка и профилактика кровотечений;
- восстановление функции печени;
- предотвращение отека мозга.
Среди групп препаратов можно выделить следующие:
- Солевые растворы, глюкоза, реополиглюкин, альбумин, плазма крови;
- Диуретики (для предотвращения отека мозга);
- Антибиотики (для профилактики инфекционных осложнений);
- Гепатопротекторы на основе урсодезоксихолевой кислоты (Урсосан – для восстановления клеток печени, защиты их от токсического воздействия, улучшения оттока желчи);
- Витаминные препараты (особенно витамин К при нарушениях свертываемости крови);
- Энтеросорбенты;
- Кортикостероиды (для снятия воспалительного процесса);
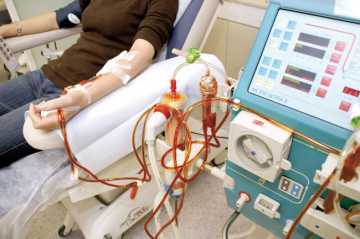
- В более тяжелых случаях для детоксикации применяют плазмаферез (забор крови, очищение и повторное введение), гемодиализ.
Питание при острой печеночной недостаточности чаще осуществляется через зонд или при невозможности через в кровеносные сосуды. Назначается специальная диета с пониженным содержанием белка.
Шоковая печень относится к экзогенной форме печеночной недостаточности и развивается при нарушении кровообращения. Кровь проходит по короткому пути, минуя печеночные клетки, в результате чего она не очищается от токсинов и в неочищенном виде попадает в общий кровоток. При воздействии повреждающих факторов гепатоциты начинают выделять ферменты, разрушающие соседние клетки. Этот процесс распространяется на весь орган, и при 70% повреждения развивается печеночная недостаточность с невозможностью нейтрализовать токсические вещества. Печеночный запах изо рта - это специфический симптом, который возникает при нарушении детоксикационной функции печени. Организм не может полноценно обрабатывать токсины, что приводит к их накоплению и появлению характерного запаха через дыхание. Плазмаферез применяется в тяжелых случаях для детоксикации организма. Это процедура забора крови, её очищения от токсинов и повторного введения пациенту. Таким образом удается механически очистить кровь от вредных веществ, которые печень не может нейтрализовать. При острой печеночной недостаточности обычное питание через рот часто невозможно из-за нарушения сознания, тошноты и рвоты. Специальная диета с пониженным содержанием белка подается через зонд или внутривенно для снижения нагрузки на поврежденную печень.Часто задаваемые вопросы об острой печеночной недостаточности
Что такое "шоковая печень"?
Почему при 70% повреждения печени развивается недостаточность?
Что означает печеночный запах изо рта?
Зачем при лечении используют плазмаферез?
Почему питание подается через зонд или внутривенно?





Авторизуйтесь, чтобы проголосовать: