Заболевания печени часто развиваются без явных симптомов и долгое время остаются незамеченными, что затрудняет диагностику на ранних стадиях. К таким патологиям относится и аденома печени — доброкачественное образование, представляющее собой опухолевый узел в тканях органа. Несмотря на минимальный риск озлокачествления, аденома требует тщательного наблюдения и в ряде случаев — лечения, так как вероятность кровоизлияния и малигнизации существует.
Причины аденом печени
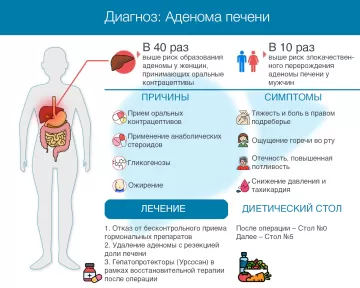
Аденома печени (гепатоцеллюлярная аденома, ГЦА) относится к числу редких доброкачественных новообразований. Чаще всего аденома формируется у женщин в возрасте 20-40 лет. Основной фактор, провоцирующий развитие патологии, — длительный приём оральных контрацептивов. Препараты этой группы содержат синтетические аналоги женских гормонов эстрогена и прогестерона, которые оказывают негативное влияние на клетки печени и стимулируют рост опухолевой ткани.
Среди других факторов, повышающих риск развития аденомы печени, выделяют:
- приём анаболических стероидов. У мужчин аденома печени может сформироваться из-за приёма анаболиков, которые также воздействуют на печень;
- генетическая предрасположенность. Опухоли печени в семейной истории болезней повышают риск заболевания;
- метаболические нарушения. Вероятность появления аденомы выше у людей с ожирением, сахарным диабетом, метаболическим синдромом;
- злоупотребление алкоголем. Длительное употребление алкоголя оказывает токсическое воздействие на печёночные клетки, приводя к их повреждению и перерождению. Хронический алкоголизм также снижает способность органа к регенерации, усугубляя повреждения тканей;
- погрешности в питании. Несбалансированный рацион с большим количеством животных жиров и низким содержанием клетчатки, витаминов и белка, создаёт повышенную нагрузку на печень;
- неблагоприятное влияние экологии. Загрязнённый воздух, вода, присутствие химических веществ и тяжелых металлов в окружающей среде повышают токсическую нагрузку на организм, прежде всего — на печень, так как она отвечает за детоксикацию.
Симптомы аденомы печени
В большинстве случаев заболевание протекает бессимптомно и обнаруживается случайно, например, при ультразвуковом исследовании или компьютерной томографии органов брюшной полости по другому поводу. Однако если аденома увеличивается в размере (её диаметр превышает 5 см), а также сопровождается осложнениями, пациентов беспокоят следующие симптомы:
- тяжесть и боль в правом подреберье;
- тошнота, рвота, отрыжка, потеря аппетита;
- горький привкус во рту;
- отёчность, повышенное потоотделение;
- снижение давления, приступы тахикардии;
- частые головокружения.
Если аденома блокирует желчные протоки, возникает желтуха, проявляющаяся пожелтением кожных покровов и слизистых оболочек.
Виды аденом печени
В зависимости от типа ткани, из которой формируется опухоль, различают следующие виды аденомы:
- печёночноклеточная. Развивается из гепатоцитов — функциональных клеток печени. Печёночноклеточная аденома является наиболее распространённой и часто встречается у женщин, принимающих оральные контрацептивы. Несмотря на доброкачественный характер, она склонна к росту и требует наблюдения;
- аденома внутрипечёночных желчных протоков. Формируется из клеток, выстилающих желчные протоки. Аденомы данного типа встречаются реже, однако также могут расти и в редких случаях приводить к нарушению оттока желчи;
- цистаденома внутрипечёночных желчных протоков. Кистозное образование, заполненное жидкостью. Цистаденомы часто имеют многокамерную структуру и могут достигать больших размеров.
Диагностика аденомы печени
Диагностика аденом печени основывается на использовании инструментальных методов, позволяющих детально оценить структуру и размеры новообразования:
- УЗИ органов брюшной полости. Ультразвуковое исследование позволяет визуализировать аденому, определить её размеры, структуру и локализацию. УЗИ часто используют для первичной диагностики и мониторинга состояния опухоли;
- Биопсия под контролем УЗИ. Для точной диагностики аденомы может потребоваться биопсия, которая проводится под контролем УЗИ. Биопсия помогает исключить злокачественный процесс, уточнить структуру опухоли и подтвердить её доброкачественность. Вопрос о биопсии ГЦА в целях исключения злокачественного процесса всегда решает врач;
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Эти методы используются для более точной оценки аденомы, особенно если результаты УЗИ остаются неоднозначными. КТ и МРТ позволяют получить послойные изображения печени и выявить особенности опухоли, такие как сосудистая сеть, что важно для планирования лечения. МРТ печени с внутривенным контрастированием является методом выбора для точной характеристики опухоли и определения её подтипа.
Аденома печени у беременных женщин требует особого внимания. Гормональные изменения во время беременности могут стимулировать рост опухоли, что увеличивает риск разрыва и кровотечения. Регулярное УЗИ (каждые 6-12 недель) позволяет держать аденому под контролем.
Возможные осложнения
Последствия аденомы печени могут быть достаточно серьёзными, несмотря на то, что это доброкачественное образование. Одним из опасных осложнений является разрыв опухоли. Стенки крупной аденомы могут не выдержать нагрузки и лопнуть, что приводит к внутреннему кровотечению. Такое состояние требует немедленного медицинского вмешательства, поскольку угрожает жизни.
Постепенно увеличивающаяся аденома печени может сдавливать соседние органы и ткани. Если опухоль давит на желчные протоки, это приводит к застою желчи, а в дальнейшем — к инфицированию и воспалению.
Ещё одно возможное осложнение — злокачественное перерождение опухоли. Такие случаи крайне редкие, тем не менее под воздействием предрасполагающих факторов крупные аденомы способны трансформироваться в злокачественные образования.
Лечение аденомы печени
Подход к лечению аденомы печени индивидуален и зависит от размера опухоли, её молекулярного типа и характера течения заболевания. Основные методы:
- Наблюдение за небольшими образованиями у женщин. Если размер очага не превышает 5 см, рекомендуют контрольное обследование через год. В этот период уточняются динамика роста опухоли и тактика дальнейшего лечения.
- Хирургическое вмешательство для мужчин. В случае аденомы печени у мужчин оперативное удаление образования проводится вне зависимости от его размеров или молекулярных характеристик. Это связано с повышенным риском малигнизации (злокачественного перерождения).
- Лечение крупных образований у женщин. Если размер аденомы превышает 5 см, пациентке нужно пересмотреть образ жизни: нормализовать массу тела, скорректировать метаболические нарушения. Через 6 месяцев выполняют резекция печени – удаление поражённого участка органа. Также хирургическое вмешательство необходимо при увеличении очага.
- Терапия осложнённых аденом. При наличии кровоизлияний или других осложнений проводят эмболизацию – блокирование сосуда, питающего опухоль. После этого оставшуюся часть аденомы удаляют хирургическим путём.
- Лечение множественных аденом. В случаях, когда у пациента обнаружено более 10 очагов, подход зависит от их расположения. Если они сосредоточены в одной доле печени, может быть выполнена её резекция. При поражении нескольких долей рассматривается возможность трансплантации органа.
Прогноз и профилактика
Прогноз при аденоме печени в большинстве случаев благоприятный. При своевременном обнаружении и правильном наблюдении аденома редко становится причиной серьёзных осложнений. У многих пациентов небольшие опухоли остаются стабильными на протяжении всей жизни, особенно если постараться исключить факторы, способствующих их росту.
Профилактика заключается в минимизации влияния тех факторов, которые могут спровоцировать формирование опухоли. В частности, женщинам рекомендуется обсудить с врачом целесообразность применения гормональных контрацептивов, особенно если это длительная терапия. Отказ от употребления алкоголя и курения, сбалансированное питание с достаточным количеством клетчатки и витаминов также способствуют укреплению здоровья печени.
Регулярное медицинское обследование — важный аспект профилактики. Даже при отсутствии жалоб периодические осмотры, биохимический анализ крови и УЗИ позволяют обнаружить изменения на ранних стадиях.
Источники:
- Европейская ассоциация по изучению болезней печени (European Association for the Study of the Liver, EASL): Клинические рекомендации EASL* по ведению пациентов с доброкачественными опухолями печени
- Прокопчик Н.И., Цыркунов В.М.: Клиническая морфология печени: злокачественные опухоли. // Журнал ГрГМУ. 2018. №1.
- Прокопчик Н.И., Цыркунов В.М.: Клиническая морфология печени: доброкачественные опухоли.
- Морозова М.М., Иванова Е.И., Чардаров Н.К., Должанский О.В., Шатверян Г.А., Камалов Ю.Р.: Множественные гепатоцеллюлярные аденомы и почечноклеточный рак.
- Кармазановский Г. Г, Дунаев А. П., Нуднов Н. В., Шейх Ж. В.,Попов М. В.: Очаговые образования печени: дифференциальная диагностика при МСКТ и МРТ: Учебное пособие /Г.Г. Кармазановский и др. М., 2018. – 232 с.



_360x0_0b4.webp)
_360x0_739.webp)
_360x0_739.webp)
_360x0_739.webp)



Авторизуйтесь, чтобы проголосовать: