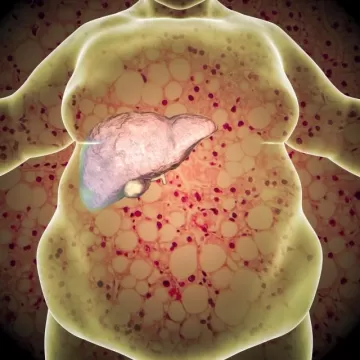
Стеатогепатит — это сочетание жировой дистрофии и воспалительных изменений в ткани печени. Традиционно считалось, что причина подобных изменений — злоупотребление алкоголем. Однако в последние десятилетия во всём мире растет частота неалкогольного стеатогепатита (НАСГ) — одного из вариантов течения неалкогольной жировой болезни печени (НАЖБП). Именно не выявленный вовремя НАСГ считается причиной прогрессирующего фиброза и цирроза печени с риском развития гепатоцеллюлярного рака.
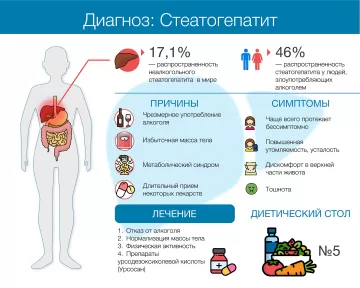
НАЖБП в настоящее время представляет собой самое частое хроническое неинфекционное заболевание печени в развитом мире и поражает от 25 % до 30 % взрослых жителей развитых стран, эта цифра актуальна для России. Количество лиц с НАСГ колеблется в пределах 2-3 % в популяции и резко возрастает (до 75 %) среди тех, кто страдает сахарным диабетом 2-го типа или тяжелым ожирением.
Второе по распространённости неинфекционное заболевание печени — алкогольная болезнь печени (АБП). Она также протекает в разных формах: стеатоз, стеатогепатит с признаками воспаления и жировой дистрофии печёночных клеток (при этом синтетическая функция печени не страдает) и алкогольный гепатит тяжелого течения, когда имеет место тяжелое воспаление и печёночная недостаточность.
Анализ популяционного исследования, выполненного в Москве в 2012 г. с включением 5000 участников, показал, что злоупотребляют алкоголем 12,5 % обследованных, а зависимость наблюдается у 5 % (согласно ответам на вопросы валидированных специальных опросников CAGE и AUDIT). Употребление алкогольных напитков в дозе, наносящей вред здоровью (30 г этанола в день для мужчины и 20 г этанола в день для женщины), — независимый фактор риска повреждения печени.
Причины возникновения
Патогенез неалкогольного стеатогепатита сложен, в основе лежит инсулинорезистентность — нарушение чувствительности тканей (в частности — печени) к инсулину. Всё начинается с избыточного веса и ожирения, что имеет место у большинства пациентов с НАЖБП. Это приводит к тому, что в системную циркуляцию из увеличенной в объеме жировой ткани попадает избыток свободных жирных кислот. Они устремляются к печени, захватываются гепатоцитами и подвергаются бета-окислению в митохондриях с образованием энергии.
Часть свободных жирных кислот превращается в нейтральные жиры и накапливается в клетках печени в виде жировых капель. Когда адаптационные возможности клеток истощаются и митохондрии перестают выполнять свои функции, они сами превращаются в источник провоспалительных молекул и способствуют развитию стеатогепатита, а также фиброгенезу.
Второй процесс превращения свободных жирных кислот в нейтральные липидные капли также нарушается, что приводит к образованию промежуточных форм липидов с провоспалительным потенциалом. Те защитные процессы, которые созданы природой для спасения клетки — в частности, аутофагия — оказываются ослаблены и нарушены. Всё это приводит к воспалению и фиброзу.
Если говорить об алкогольном стеатогепатите, то в его основе, как следует из названия, лежит злоупотребление спиртным. До 95 % этанола окисляется в печени. Для этой цели существует три метаболических пути, которые могут функционировать параллельно или смещаться в ту или иную сторону, в зависимости от количества и длительности употребления алкоголя (этанола).
В результате окисления этанола под действием вышеуказанных ферментов образуется ацетальдегид — высокотоксичное соединение, оказывающее основное повреждающее действие на клетки печени. Ацетальдегид способствует:
-
нарушению работы цепи переноса электронов и митохондриальной дисфункции;
-
подавлению репарации ДНК, что приводит к накоплению мутаций;
-
истощению глутатионпероксидазной защитной системы;
-
повышению синтеза коллагена, что активирует фиброгенез.
Отдавая электрон молекуле кислорода, ацетальдегид инициирует образование свободных радикалов, повреждающих белки и фосфолипиды мембран. Свой вклад в воспаление делают нарушения со стороны иммунной системы и измененный под действием алкоголя состав кишечной микробиоты.
Симптомы
Чаще всего стеатогепатит протекает бессимптомно или с минимальным количеством симптомов. Пациенты могут обращаться к врачу по самым разнообразным причинам: потеря аппетита, тошнота, дискомфорт в животе, общая слабость, недомогание. Нередко причиной обращения к врачу служат повышенные сывороточные трансаминазы и гамма-глутамилтранспептидаза (ГГТ).
По данным УЗИ часто обнаруживается увеличенная в размерах печень с признаками стеатоза. На стадии стеатоза функция печени у пациентов не страдает, желтуха практически никогда не развивается. При этом отсутствие вмешательства в патологический процесс может привести к прогрессирующему повреждению печени с постепенным формированием цирроза.
Диагностика
При осмотре врач может обнаружить увеличенную безболезненную печень у пациента с избыточным весом или стигмами хронического употребления алкоголя. Анализ лабораторных параметров пациента даёт намного больше информации.
При алкогольном стеатогепатите в лабораторных тестах можно обнаружить изменения, характерные для систематического злоупотребления алкоголем:
-
макроцитарная анемия;
-
высокое значение ГГТ (в 6-10 раз выше верхней границы нормы) при нормальной щелочной фосфатазе и нормальном уровне билирубина;
-
повышение сывороточных трансаминаз с преобладанием значения АСТ над АЛТ.
При неалкогольном стеатогепатите в клиническом анализе крови специфических отклонений нет. Повышенные сывороточные трансаминазы демонстрируют преобладание АЛТ над АСТ, а не наоборот; уровень ГГТ повышен, но значительно ниже в сравнении с алкогольным стеатогепатитом.
Из сопутствующих отклонений и при алкогольном, и неалкогольном стеатогепатите могут быть выявлены гиперхолестеринемия и дислипидемия (нарушение нормального соотношения различных жиров). УЗИ определяет диффузные изменения печени, жировую инфильтрацию печени, но не даёт представления о воспалительных изменениях (то есть не позволяет отличить стеатоз от стеатогепатита и определить степень фиброза).
Если врачу необходимо определить степень фиброза печени, то для этого оптимально оценить жесткость печени методом эластографии с учётом некоторых погрешностей метода (исследование проводится натощак, на его результат влияет значение АСТ и т. д.).
Иногда пациентам выполняют биопсию печени, которая может точно показать степень и характер воспаления при стеатогепатите. Однако эта процедура не везде доступна и относится к категории инвазивных, то есть связанных с проникновением в человеческий организм.
Лечение
Основа терапии алкогольного стеатогепатита — полное воздержание от алкоголя, неалкогольного стеатогепатита — нормализация массы тела посредством правильного питания и физической активности. Уменьшение веса на 10 % от исходного связано с полным разрешением и воспаления, и фиброза печени.
Лекарственная терапия и алкогольного, и неалкогольного стеатогепатита назначается в дополнение к изменению образа жизни. Препарат подбирает и назначает врач с учётом индивидуальных особенностей организма пациента.
Рекомендованы гепатотропные препараты, в частности — урсодезоксихолевая кислота (УДХК). Она действует в нескольких направлениях:
-
стимулирует аутофагию и даёт возможность печёночным клеткам вернуться к нормальному гомеостазу (что очень актуально для НАСГ);
-
обладает противовоспалительной и антиоксидантной активностью;
-
препятствует апоптозу — преждевременной клеточной гибели;
-
гипохолестеринемический эффект помогает нормализовать липидный состав крови.
Исследования также показали, что УДХК обладает способностью выводить из печеночных клеток лишний жир, а значит, даёт им возможность «вернуться к нормальной жизни» и своим функциям. Таким образом, комплексное воздействие урсодезоксихолевой кислоты позволяет улучшить клинико-биохимические показатели печени.
Прогноз и профилактика
Прогноз стеатогепатита во многом зависит от его причины и активности фиброгенеза. Клинически значимый фиброз (фиброз 2-й стадии и выше) — неблагоприятный фактор риска прогрессирования заболевания в цирроз.
Профилактика стеатогепатита состоит в умеренном употреблении алкоголя, поддержании нормальной массы тела, сбалансированном питании и регулярной физической активности.
Источники:
- В.Т. Ивашкин, М.В. Маевская, Ч.С. Павлов, Ю.П. Сиволап, В.Д. Луньков, М.С. Жаркова, Р.В. Масленников. Клинические рекомендации Российского общества по изучению печени по ведению взрослых пациентов с алкогольной болезнью печени. Рос журн гастроэнтерол гепатол колопроктол 2017;27(6):20-40;
- EASL Clinical Practical Guidelines: Management of Alcoholic Liver Disease // J. Hepatol. 2018; 69:154-181;
- Ивашкин В.Т., Маевская М.В., Жаркова М.С., Жигалова С.Б., Киценко Е.А., Манукьян Г.В., Трухманов А.С., Маев И.В., Тихонов И.Н., Деева Т.А. Клинические рекомендации Российского общества по изучению печени и Российской гастроэнтерологической ассоциации по диагностике и лечению фиброза и цирроза печени и их осложнений. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2021;31(6):56-102.







Авторизуйтесь, чтобы проголосовать: