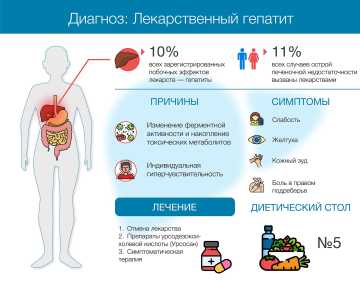
Лекарственный гепатит — это повреждение печени, вызванное воздействием лекарственного вещества, биологически активной добавки или фитопрепарата. Лекарственные поражения печени составляют 10 % от всех зарегистрированных побочных действий фармакологических препаратов и служат причиной 11% случаев острой печёночной недостаточности.
Причины
Любые лекарства, попадающие в организм, проходят через печень и там подвергаются метаболическому превращению под влиянием различных ферментов. В процессе переработки лекарств могут образовываться гепатотоксичные вещества, которые из-за индивидуальных особенностей ферментной системы (генетически обусловленных или приобретённых вследствие заболеваний) не успевают обезвреживаться и оказывают непосредственное токсическое влияние на клетки печени.
Гепатотоксичность лекарств усиливается из-за межлекарственных взаимодействий при одновременном приеме нескольких средств. С другой стороны, в процессе биометаболизма лекарственных веществ могут образовываться активные формы кислорода, повреждающие клеточные мембраны. Кроме того, токсичные продукты обмена лекарств изменяют активность белков, выводящих из гепатоцитов соли желчных кислот, что приводит к внутрипечёночному холестазу (застою желчи внутри печени).
Повышение уровня токсичных желчных кислот в клетках также не может не отразиться на состоянии печени. Поражения печени, вызванные прямым гепатотоксическим воздействием метаболитов лекарственных средств, обычно развиваются быстро – в течение 1–2 суток после приема препарата. На гепатотоксичность лекарств также влияет индивидуальная непереносимость. Из-за особенностей иммунной системы организм воспринимает активные метаболиты препаратов как чужеродных агентов. А поскольку накапливаются они в печени, именно на её ткани направляется иммунная реакция, которая повреждает клетки и вызывает воспаление.
Такие реакции формируются долго: латентный период может составлять от нескольких недель до нескольких месяцев. Иногда реакция по типу индивидуальной гиперчувствительности возникает лишь при повторном курсе препарата, что вводит в заблуждение и пациента, и лечащего врача.
Для развития лекарственного гепатита необходимо сочетание нескольких факторов:
-
генетические особенности. Активность ферментов, иммунные реакции — всё это кодируется определёнными генами;
-
гепатотоксический потенциал лекарственного средства. Известно, что чаще токсические гепатиты вызывают антиретровирусные средства, нестероидные противовоспалительные (особенно парацетамол), препараты для химиотерапии, некоторые антибиотики, противотуберкулёзные средства, гормональные контрацептивы. Гепатотоксическое действие также оказывают биологически активные добавки (БАД) на основе гарцинии камбоджийской, цимицифуги, дубровника и других растений, а также травяные чаи для похудения (более подробно об этом мы писали здесь);
-
состояние организма. Хроническое злоупотребление алкоголем провоцирует гепатотоксические реакции при относительно низких дозах лекарственных препаратов и повышает вероятность развития лекарственного гепатита. Голодание усиливает гепатотоксичность парацетамола и изониазида. Среди других известных факторов риска: женский пол, возраст старше 65 лет, фоновое хроническое заболевание печени.
Симптомы
Проявления лекарственного гепатита крайне разнообразны. Заболевание может протекать бессимптомно, а может вызвать острую печёночную недостаточность. Среди самых частых жалоб:
-
повышенная утомляемость и слабость;
-
беспричинная температура;
-
потеря аппетита;
-
тошнота;
-
рвота;
-
тупая боль в правом подреберье;
-
кожный зуд;
-
желтуха.
При осмотре врач может обнаружить увеличенную печень (иногда в сочетании с увеличением селезёнки), желтуху, отёки, подкожные кровоизлияния. В тяжелых случаях возможны острые массивные кровотечения, нарушение сознания вплоть до комы.
Диагностика
Диагностика лекарственного гепатита часто затруднена, так как не существует однозначных маркеров, показывающих, что поражение печени возникло именно под влиянием фармацевтического препарата. Поэтому врачу необходимо исключить другие возможные причины гепатита, прежде всего — вирусную инфекцию и алкогольное поражение печени. Также нужно исключить аутоиммунные гепатиты, болезни накопления и злокачественные опухоли.
При сборе анамнеза врач выясняет, принимает ли пациент лекарство с гепатотоксичными свойствами (например, парацетамол). Далее доктор оценивает вероятность лекарственного поражения печени по специальной шкале RUCAM.
Она включает несколько признаков:
-
время, прошедшее от начала приема лекарства до появления реакции;
-
уровень печёночных ферментов в сыворотке крови;
-
известные факторы риска, сопутствующие заболеванию;
-
прием других лекарств;
-
возможные альтернативные причины развития гепатита.
Врач оценивает состояние пациента по всем этим параметрам и получает итоговую сумму баллов. Она показывает вероятность лекарственной природы поражения печени.
Лабораторно лекарственный гепатит подтверждается с помощью биохимического исследования крови:
-
уровень АЛТ и АСТ выше нормы в 5 раз и более (при сочетании с повышением уровня билирубина — в 2 раза и более);
-
уровень ЩФ крови выше нормы в 2 и более раз;
-
возможно повышение уровня билирубина.
Ещё один диагностический критерий — уменьшение симптомов заболевания после отмены «подозрительного» лекарства.
Лечение
Прежде всего, необходимо отменить препарат-причину лекарственного гепатита. Если человек не может жить без этого лекарства, нужно подобрать более безопасную альтернативу с аналогичным действием. Но бывает, что других вариантов лечения нет. Тогда врачу приходится оценивать соотношение риск-польза. Если польза от препарата превышает вред, пациент должен продолжить терапию.
В этом случае для защиты клеток печени рекомендуется принимать урсодезоксихолевую кислоту (УДХК). Она снижает токсическую нагрузку на орган и, соответственно, степень повреждения тканей. Если лекарственный гепатит вызван воздействием парацетамола, назначают специфический антидот — N-ацетил L-цистеин.
Пациенту также следует отказаться от алкоголя, сигарет, ограничить количество «быстрых» углеводов и «плохих» жиров. Это поможет снизить ежедневную нагрузку на печень и даст органу возможность восстановиться. Лёгкие и среднетяжелые формы лекарственного гепатита лечат амбулаторно, тяжелые (при развитии печёночной энцефалопатии) требуют госпитализации.
Прогноз и профилактика
Прогноз при лекарственном поражении печени серьёзный: необходимость в экстренной пересадке печени возникает примерно в 11 % случаев; у 1,8 % пациентов, перенесших лекарственный гепатит, в течение 10 лет развивается цирроз печени. Для профилактики гепатита нужно ограничивать употребление алкоголя во время лекарственной терапии (спиртное особенно опасно при приеме парацетамола и антибиотиков) и не принимать одновременно несколько препаратов.
При необходимости длительной терапии гепатотоксичными препаратами (гормональные контрацептивы, нестероидные противовоспалительные, противотуберкулёзные средства) рекомендуется один раз в полгода сдавать анализ на уровень печёночных ферментов в крови. Это помогает вовремя обнаружить лекарственный гепатит и остановить его. Также целесообразно обеспечить печень защитой в виде препаратов урсодезоксихолевой кислоты.
Источники:
- Ивашкин В.Т., Барановский А.Ю., Райхельсон К.Л. и соавт. Лекарственные поражения печени (клинические рекомендации для врачей). Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2019;
- Вялов С.С. О чем молчит печень. М, 2020;
- Коренская Е.Г., Парамонова О.В.Лекарственные поражения печени - одна из важных проблем у коморбидного пациента. М, 2019.










.png)
Авторизуйтесь, чтобы проголосовать: