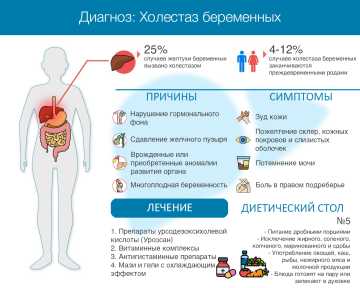
Холестаз беременных — клинико-лабораторный синдром, возникающий, как правило, во II или III триместре беременности. Состояние, характеризующееся нарушением желчного оттока, зачастую бесследно проходит после родов. Однако в отдельных случаях (ярко-выраженная желтуха и резкое нарастание симптомов) холестаз может навредить матери и плоду.
Вот почему нельзя игнорировать симптомы: избежать осложнений поможет своевременное обращение к врачу. Холестаз беременных (холестатический гепатоз, зуд беременных, идиопатическая желтуха) — вторая по распространённости причина развития желтухи беременных (25% случаев). Частотность выявления варьируется от 0,3 до 28 % в зависимости от наличия сопутствующих патологий и наследственности.
Классификация и причины
Холестатический гепатит встречается в двух формах — внутрипечёночной и внепечёночной. Первая развивается вследствие острого гепатита, первичного билиарного цирроза, приема некоторых лекарственных препаратов (амоксициллина, эритромицина), аутоиммунных поражений. Вторая форма возникает из-за сужения желчевыводящих протоков, воспаления поджелудочной железы, обострения желчнокаменной болезни.
У беременных чаще встречается внутрипечёночный холестаз. Причина тому — нарушение гормонального фона. Трудности с желчеотведением появляются после резкого увеличения эстрогенов в крови. Еще один «виновник» застоя желчи у женщин в положении — прогестерон. Расслабляющий эффект этого гормона нарушает сократительную способность желчного пузыря и желчевыводящих протоков, ухудшает поглощение жирных кислот и усугубляет имеющиеся проблемы в работе пищеварительной системы.
Триггером для развития внепечёночной формы выступает сдавление желчного пузыря, а факторами риска — аномалии строения органа, холедохолитиаз, дисфункция сфинктера Одди, многоплодная беременность. Вероятность появления холестаза увеличивает генетическая предрасположенность и отягощенный анамнез.
Необходимо также отметить следующую закономерность: если в первую беременность у женщины был ярко выраженный холестаз, то во вторую и последующие беременности его вряд ли удастся избежать. 70 % рожениц сталкиваются с холестатическим синдромом повторно. А среди женщин, перенесших холестаз повторно, это число увеличивается до 90 %.
Симптомы холестаза беременных
Проявления холестаза беременных определяет форма заболевания. Для внутрипечёночной формы характерны:
-
зуд кожи (сначала — в области ладоней и стоп, затем — по всему телу). Неприятные ощущения усиливаются в ночное время и после контакта с водой. Раздражение кожных покровов приводит к появлению расчёсов и гнойничков;
-
пожелтение кожи и слизистых. Интенсивность варьируется от гиперпигментации (потемнения) до окрашивания кожи в насыщенно-желтый цвет;
-
потемнение мочи и обесцвечивание кала. Выделяемая жидкость приобретает оттенок тёмного пива, а экскременты становятся сероватыми или белыми.
Внепечёночная форма холестаза проявляется в виде:
-
кожного зуда. Зуд иногда становится настолько сильным, что лишает женщину спокойствия и полноценного сна;
-
тяжести в правом подреберье. Ноющая боль нередко отдает в руку, лопатку или поясничную область;
-
нарушения пищеварения — повышенное газообразование, диарея, запоры.
При тяжелом течении симптомы нарастают. Беременная жалуется на вялость, апатию, плохой сон, тошноту, рвоту. Отсутствие своевременной помощи усугубляет ситуацию: появляются шелушение кожи, слабость в мышцах, суставные боли, снижается острота зрения, развивается печёночная энцефалопатия.
Диагностика холестаза беременных
Диагноз ставят на основании симптоматики, инструментальных исследований и лабораторных данных. Главные симптомы — кожный зуд, который нельзя объяснить другими причинами, и увеличение печёночных ферментов в сыворотке крови. Зуд кожи — часто единственный симптом, беспокоящий беременную длительное время. Проявляет себя задолго до изменения биохимических показателей крови.
Усиление раздражения кожи ночью обусловлено тем, что именно в это время концентрация кислот в желчном пузыре достигает максимума. Тем не менее холестаз не единственная причина зуда и желтушности, а значит, необходимо проведение дополнительных исследований. Распознать холестаз можно с помощью анализа крови даже при отсутствии симптомов.
Первый биохимический признак — повышение количества печёночных ферментов и/или желчных кислот, а затем — билирубина. Концентрация желчных кислот — главный маркер холестаза, который меняется даже при норме остальных лабораторных показателей. При этом важно дифференцировать холестаз с кожными (экземой, дерматитом, фолликулитом) и не кожными осложнениями (преэклампсией, острой дистрофией печени, ЖКБ, гепатитами, билиарным циррозом).
При холестазе общий анализ крови показывает анемию, повышение СОЭ и лейкоцитоз. Биохимия обнаруживает гипербилирубинемию, увеличение показателей АЛТ и АСТ, а также ЩФ и ГГТП. Дополнительные методы диагностики: рентген и УЗИ, гастроскопия, ретроградная холангиопанкреатография, чрескожная холангиография. Не все перечисленные диагностические методы являются обязательными. Методы диагностики выбирает врач-гастроэнтеролог, исходя из клинической картины, состояния пациентки и плода.
Чем опасен холестаз беременных?
Как уже было отмечено, холестатический синдром обычно проходит сам собой после родов. Однако не стоит забывать о том, что ВХБ может привести к таким осложнениям, как:
-
кровотечения;
-
преждевременные роды;
-
HELLP-синдром;
-
эклампсия;
-
попадание мекония в околоплодные воды;
-
замедление созревания лёгких плода;
-
мертворождение.
Иногда холестаз беременных становится спусковым крючком для дальнейшего развития панкреатита, желчнокаменной болезни и цирроза печени.
Лечение холестаза беременных
Лечения холестаза предполагает применение средств, нормализующих работу печени и снижающих концентрацию желчных кислот. В роли основного патогенетического компонента терапии, как правило, выступает урсодезоксихолевая кислота (Урсосан). Согласно инструкции препарата, применение в период беременности возможно только в том случае, если ожидаемая польза для матери превышает потенциальный риск развития побочных эффектов у плода или новорождённого.
При этом в рекомендациях FDA говорится, что УДХК можно использовать во время беременности после первого триместра — как раз в тот период, когда обычно обостряется холестаз. Исследование 2013 года с участием 1197 беременных женщин показало, что Урсосан на основе УДХК эффективно устраняет мучительный кожный зуд и даже служит профилактикой преждевременного родоразрешения при холестазе.
Более свежая научная работа турецких учёных (опубликована в 2020 году) сравнила терапию анальгетиками, спазмолитиками, внутривенными инфузионными растворами и урсодезоксихолевой кислотой. Оказалось, что УДХК эффективна в 90 % случаев внутрипечёночного холестаза беременных. Кроме того, она подходит для лечения желчнокаменной болезни во время беременности. Лекарство облегчает симптомы и снижает потребность в госпитализации.
При незначительном кожном зуде помогают прохладный душ, ванночки с настоем ромашки, детский крем, охлаждающий гель с ментолом. Антигистаминные средства оказывают легкое седативное действие, но полностью от зуда не избавляют. При холестазе показан прием витаминов A, C, E, K, обладающих антиоксидантным и сосудоукрепляющим эффектами.
Важная составляющая лечения — диета. Необходимо свести к минимуму потребление острого, солёного, жареного, копчёного и сдобной выпечки. Есть лучше небольшими порциями каждые 2-3 часа.
Прогноз при холестазе беременных
При условии врачебного контроля прогноз — благоприятный. Через неделю после родов рекомендуется сделать биохимический анализ крови для проверки уровня желчных кислот. Если симптомы не исчезают или нарастают, следует провести повторную диагностику с тем, чтобы дифференцировать холестаз с хроническими заболеваниями печени.
Холестаз беременных — это нарушение оттока желчи, возникающее обычно в III триместре. Проявляется сильным зудом (особенно ладоней и стоп), реже — желтухой. Связан с гормональными изменениями и повышенной чувствительностью к желчным кислотам. Да, но под строгим контролем врачей. Часто рекомендуют досрочные роды (на 37-38 неделе) для снижения риска осложнений у плода, таких как гипоксия или мертворождение. Основные маркеры: уровень желчных кислот в крови (главный критерий), билирубин, щелочная фосфатаза, АЛТ и АСТ. Значение желчных кислот выше 10 мкмоль/л — признак патологии. Оптимальный срок — 37-38 недель беременности. При тяжелом течении (желчные кислоты > 40 мкмоль/л) роды могут стимулировать раньше. Решение принимают на основе анализов и состояния плода. Симптомы исчезают в течение 1-4 недель после родов. Уровень желчных кислот нормализуется за 2-6 недель. В редких случаях требуется наблюдение гепатолога. Зависит от диагноза. При холестазе — да, но при остром гепатите, циррозе или печеночной недостаточности могут быть противопоказания. Требуется консультация гепатолога и акушера-гинеколога.Часто задаваемые вопросы о холестазе беременных
Что такое холестаз у беременных?
Можно ли рожать при холестазе?
Какие показатели повышены при холестазе беременных?
Когда рожают с холестазом?
Как быстро проходит холестаз после родов?
Можно ли рожать с больной печенью?
Источники:
-
https://www.mayoclinic.org/diseases-conditions/cholestasis-of-pregnancy/symptoms-causes/syc-2036325;
-
Вялов С.С. О чем молчит печень. Эксмо, 2020;
-
Вялов С.С. Желчь и ферменты. АСТ, 2022;
-
Соколова М.Ю. Экстрагенитальная патология и беременность. МИА, 2011;
-
Вялов С.С. Схемы лечения. АСТ, 2023.













.png)
Авторизуйтесь, чтобы проголосовать: