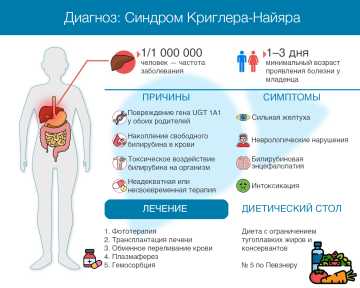
Синдром Криглера-Найяра — редкая наследственная патология, при которой повышенный уровень билирубина несёт серьезную угрозу жизни. Этот фермент образуется при расщеплении важных белков крови — гемоглобина, миоглобина и цитохрома. Но у больных с синдромом Криглера-Найяра он не связывается в печени и не выводится из организма, как у здоровых людей, а накапливается в плазме крови в виде неконъюгированного билирубина (гипербилирубинемия), вызывающего токсическое поражение нервной системы, особенно у младенцев.
Патология относится к подвиду печёночных паренхиматозных желтух и названа в честь Джона Криглера и Виктора Наджара — педиатров, впервые описавших её механизм и особенности. Изначально они наблюдали шесть младенцев из трёх родственных семей с тяжелой неконъюгированной гипербилирубинемией, у которых непрямой билирубин достиг 442–765 мкмоль/л в первые дни жизни и никогда не снижался.
Из них пятеро умерли в возрасте до 15 месяцев из-за поражения базальных ганглиев и других частей центральной нервной системы. Шестой пациент умер в 15 лет, через несколько месяцев после тяжелой черепно-мозговой травмы, которая предположительно активировала выработку воспалительных цитокинов на фоне неконъюгированной гипербилирубинемии.
Общая информация и классификация
Эритроциты, или красные кровяные тельца — это клетки, которые переносят кислород из лёгких к тканям тела и транспортируют диоксид углерода в обратном направлении. Они постоянно обновляются. Отслужившие свой век клетки распадаются, высвобождая свободный (непрямой) билирубин, которые считается токсичным. С кровотоком он поступает в печень, где соединяется с ферментом УДФ-глюкуронилтрансферазы (УДФ-ГТ) и под его воздействием теряет токсичность.
Получается прямой (конъюгированный) билирубин. Именно его организм вместе с желчью выводит через кишечник. У пациентов с синдромом Криглера-Найяра конъюгация билирубина нарушена, а потому опасные остатки распавшихся эритроцитов никуда не выводятся. Накапливаясь, они провоцируют желтуху кожных покровов и слизистых оболочек. Параллельно билирубин нарушает работу центральной нервной системы, а при тяжелом течении заболевания вызывает сложное повреждение мозга — ядерную желтуху.
Формы синдрома Криглера-Найяра
-
I тип: фермент УДФ-ГТ вообще не вырабатывается, поэтому токсичный билирубин постоянно циркулирует в организме, в том числе в ядрах серого вещества (негемолитическая ядерная желтуха), оказывая серьёзное токсическое воздействие. Без своевременного лечения большинство детей умирает вскоре после рождения. Часть доживает до двух лет, отставая при этом в развитии;
-
II тип (синдром Ариаса): фермент УДФ-ГТ вырабатывается, но в пределах 0–20 % нормы. У больного наблюдаются желтуха, повышенная возбудимость, появляется нервный тик и другие неврологические нарушения. Синдром Криглера-Найяра 2-го типа обычно обнаруживают в подростковом возрасте. Вероятность ядерной желтухи ниже, возможно лекарственное лечение.
Причины синдрома Криглера-Найяра
Причина заболевания — повреждение гена UGT 1A1, ответственного за выработку УДФ-ГТ. Из-за такой мутации фермент вырабатывается в небольшом количестве или не вырабатывается вообще. Эта аутосомно-рецессивная патология с одинаковой частотой возникает у мальчиков и девочек, но только в случае, если мутировавший аллель (участок гена) унаследован от обоих родителей.
Если поврежденный ген передаётся только от одного из родителей, у ребёнка может развиться менее тяжелое и не жизнеугрожающее заболевание — синдром Жильбера, который обычно не требует лечения и не повышает риск заболеваний печени.
Болезнь Криглера-Найяра чаще возникает в Азиатском регионе, но менее чем у одного из 1 000 000 новорожденных. Чтобы ребёнок заболел, оба родителя должны иметь и передать малышу эту генетическую мутацию.
Симптомы синдрома Криглера-Найяра
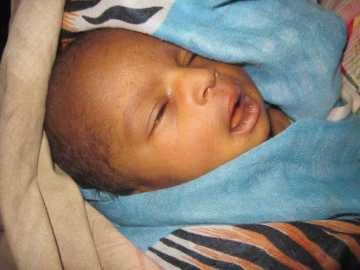
При I типе синдрома Криглера-Найяра симптомы обычно проявляются в первые часы жизни и постепенно прогрессируют. У младенца появляется сильная желтуха: желтеют кожа и склеры. Электроэнцефалограмма (ЭЭГ) фиксирует медленную активность задних долей головного мозга и пароксизмальную активность (внезапные острые пики).
По результатам биохимии концентрация билирубина — более 200 мкмоль/л крови. В желчи вообще нет конъюгированного билирубина. При этом печень и селезёнка не увеличены, а кал и моча обычной окраски. По мере роста концентрации в крови токсичный нерасщеплённый билирубин начинает проникать в ткани головного мозга и накапливаться в нейронах, приводя к их гибели. Из-за характерного желтого окраса ядер мозга патологию называют ядерной желтухой или билирубиновой энцефалопатией.
Симптомы билирубиновой энцефалопатии по фазам
В течение первых 3–5 месяцев жизни ребёнка билирубиновая энцефалопатия проходит четыре последовательные фазы, начиная от ослабления безусловно-рефлекторной деятельности в первые несколько дней после рождения и заканчивая проявлением клинических признаков поражения мозга в последующие недели, вплоть до серьёзных необратимых неврологических нарушений (паралича, пареза и др.).
Ядерная желтуха у больных с I типом синдрома Криглера-Найяра может развиться и позднее, во взрослом возрасте, например, из-за прерывания фототерапии или на фоне другого заболевания. При синдроме Криглера-Найяра второго типа симптомы легче и возникают обычно в возрасте от 1–2 месяцев до первых 2–3 лет жизни.
У некоторых пациентов недуг не обнаруживает себя до подросткового или даже взрослого возраста, а неврологические проявления (например, головная боль, дрожь) крайне редки и возникают в основном при стрессе. Ядерная желтуха при II типе всё же возможна. Её могут спровоцировать болезнь, продолжительное голодание или общий наркоз.
Диагностика синдрома Криглера-Найяра
Если в первые дни жизни у ребёнка появилась желтуха, нужно обязательно провести диагностику синдрома Криглера-Найяра. У маленького больного исследуют кровь, мочу, собирают анамнез. Диагноз, как правило, подтверждают тестом на ген UGT1A1. При этом мутацию ищут во всех кодирующих участках гена. Альтернативный метод — диагностика с помощью ДНК-маркеров, расположенных в районе локализации гена.
Дополнительно для определения типа патологии могут назначить:
-
газожидкостную хроматографию (определение желчных кислот в желчи и крови);
-
дуоденальное зондирование (забор желчи через зонд);
-
рентген желчного пузыря с введением йодсодержащего контраста;
-
биопсию печени (позволяет дифференцировать схожий синдром Дубина-Джонсона).
Лечение синдрома Криглера-Найяра
Главная цель лечения синдрома Криглера-Наджара — максимально быстро снизить в крови уровень неконъюгированного билирубина.
Методы терапии подбирают в зависимости от типа и тяжести патологии.
I тип:
-
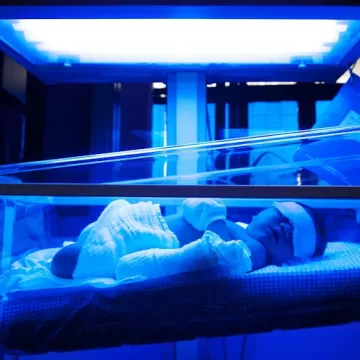
ежедневная фототерапия (как подготовка к трансплантации печени). На кожу воздействуют синим светодиодным светом, который расщепляет токсичный билирубин и выводит его с мочой и желчью через кишечник. Лечение утомительное, отнимает по 10–12 часов в день, снижая качество жизни;
-
трансплантация печени — единственный действенный способ лечения, который спасает жизнь пациентов с синдромом Криглера-Наджара. Оптимальный возраст для операции — 3–5 лет. Донорская печень начинает вырабатывать нужный фермент глюкуронилтрансферазы, но важно помнить, что мутировавший ген у таких пациентов сохраняется и передаётся их детям.
II тип:
-
в периоды тяжелой гипербилирубинемии больным II типом Криглера-Наджара также может понадобиться фототерапия. Однако большинство пациентов успешно контролируют заболевание, ежедневно принимая фенобарбитал (до 5 мг/кг массы в сутки), а после 12 лет — глютетимид;
-
плазмаферез — метод очистки крови при помощи специальных фильтров, которые улавливают крупные молекулы, в том числе билирубин. Показан в период обострения, так как позволяет быстро снизить концентрацию непрямого билирубина в крови;
-
гемосорбция — удаление из крови токсичного билирубина при помощи сорбентов, способных захватывать и прочно удерживать фракции билирубина. В качестве сорбентов используют активированный уголь или ионообменные смолы;
-
приём витамина С и УДХК — для снижения непрямого билирубина;
-
внутривенное введение растворов альбумина. Метод обычно дополняет фототерапию. Не эффективен для снижения риска билирубиновой энцефалопатии;
-
обменное переливание крови. Проводится при неэффективности введения плазмы крови или в тяжелых случаях заболевания.
Прогноз и профилактика
При правильном подходе к лечению и своевременной терапии пациенты со II типом Криглера-Найяра спокойно и комфортно живут. Самое частое проявление заболевания у них — желтуха. Серьёзных проблем со здоровьем обычно не возникает.
Прогноз для людей с I типом намного более осторожный, так как существует риск безвозвратного повреждения мозга, а самый действенный метод лечения (фототерапия) теряет эффективность по мере роста ребёнка.
Трансплантация становится жизненно необходимой. При отсутствии лечения пациент гибнет в первые пару лет жизни от ядерной желтухи и билирубиновой энцефалопатии, редко доживает до подросткового возраста. При адекватной терапии доношенных младенцев повышение уровня общего билирубина не влечёт необратимых изменений нервной системы в будущем.
Профилактика синдрома Криглера-Найяра
При синдроме Криглера-Найяра I типа важно не допустить развития билирубиновой энцефалопатии, ведь она ведёт к ранней гибели пациента. Поэтому нужно создать оптимальные условия для ранней неонатальной адаптации, включая раннее (с первого часа жизни) и регулярное грудное вскармливание или докорм (донорским женским молоком или адаптированной смесью).
При любом типе заболевания следует поддерживать оптимальную температуру тела, принимать достаточное количество жидкости, чтобы ускорить выведение токсинов из организма. При II типе синдрома рассказывают о факторах обострения (резкого повышения неконъюгированного билирубина), среди которых: другие инфекции, стресс, беременность, употребление алкоголя и прием лекарственных препаратов.
Пациенту рекомендуют не простужаться, не болеть инфекционными заболеваниями. Ему противопоказаны серьёзные физические нагрузки и лекарства, разрушающие глюкуронилтрансферазу или связанные с высвобождением билирубина (оральные контрацептивы, аспирин, гепарин и др.).
Источники:
-
Вялов С.С. О чем молчит печень. М., 2020;
-
Гипербилирубинемия у детей первых месяцев жизни: главное. Участковый педиатр. 2021;
- Макарова М.А., Баранова И.А. Основные гепатологические синдромы в практике врача-интерниста. 2017.











.png)
Авторизуйтесь, чтобы проголосовать: