Трансплантация печени – это хирургическая операция, которая подразумевает замену больной печени на здоровую. Трансплантат (печень), как правило, пересаживают реципиенту (пациенту с тяжелым заболеванием) от погибшего донора, у которого констатирована смерть мозга, но ещё бьётся сердце. Возможна также трансплантация части печени от живого человека: этот вариант обычно используют для лечения детей. Один из родителей «отдаёт» часть органа ребёнку, при этом важно, что масса трансплантата была не менее 1 % массы тела реципиента.
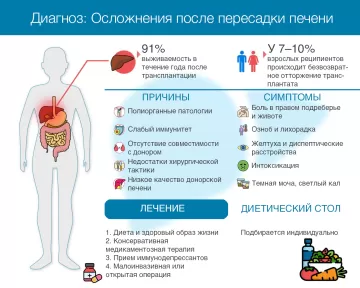
Операция относительно безопасна и спасает жизнь реципиенту. В 2020 году в России выполнили 559 пересадок печени, из которых 131 – детям. Выживаемость в течение года после трансплантации печени составляет 91 %, на протяжении 3 лет после пересадки – 89 %, 5 лет – 82 %, 20 лет – 53 %. Тем не менее существует высокий риск послеоперационных осложнений.
Причиной послеоперационных осложнений часто становится патология, из-за которой делали трансплантацию. Поэтому в дальнейшем может потребоваться дополнительное хирургическое лечение: билиарная реконструкция, дренирование гнойного воспаления или остановка кровотечения.
Прогноз продолжительности жизни после пересадки печени зависит от возраста реципиента, индекса массы тела (ИМТ), степени и причин печеночной недостаточности. При этом негативные последствия трансплантации могут затронуть как реципиента, так и самого донора печени.
Основные показания и противопоказания для трансплантации печени
Согласно рекомендациям Американской ассоциации по изучению заболеваний печени (AASLD Practice Guidelines), показаниями к трансплантации печени считаются следующие заболевания и состояния:
-
Системные метаболические нарушения, обусловленные поражением печени: болезнь Вильсона, гемохроматоз, семейный амилоидоз, болезнь накопления гликогена, первичная оксалурия, дефицит α1-антитрипсина;
-
Осложнения цирроза печени: кровотечения из порто-кавальных шунтов и варикозно расширенных вен, асцит (накопление жидкости в брюшной полости), печеночно-клеточная недостаточность;
-
Системные осложнения хронических болезней печени: гепатопульмональный синдром, портопульмональная гипертензия.
Для оценки прогноза выживаемости пациента в листе ожидания используют расчётный критерий MELD.
Уровень MELD выше 15 является показанием к пересадке печени. Если значение MELD < 15, трансплантацию печени не обсуждают. Среди других противопоказаний к пересадке: тяжелые заболевания сердечно-сосудистой и дыхательной систем в стадии декомпенсации, алкогольная или наркотическая зависимость, первичный рак печени с метастазированием в другие органы (гепатоцеллюлярная карцинома), сепсис, анатомические аномалии, внутрипечёночная холангиокарцинома, гемангиосаркома, фульминантная печёночная недостаточность, сопровождающаяся внутричерепным давлением >50 mm Hg или АД <40 mm Hg).
Последствия пересадки печени для донора
Большинство людей, пожертвовавших часть своей печени, уже через несколько месяцев после трансплантации полностью выздоравливают и ведут обычную жизнь. Однако небольшие осложнения все же иногда возникают. Наиболее серьезными из них считаются кровотечения, инфекции, подтекание желчи и повреждение желчных протоков. Кроме того, существуют риски, связанные непосредственно с хирургическим вмешательством и анестезией: аллергия на анестетик, внутрибольничная пневмония, тромбоз из-за катетеров. Крайне редко при повреждении оставшейся доли печени самому донору позже требуется пересадка.
Риск смерти живого донора оценивается как 1 к 1000 при пересадке небольшой части печени и 1 к 500 – при взрослой трансплантации.
В первые три послеоперационных месяца донору противопоказаны физические нагрузки, включая плавание.
Последствия трансплантации печени для реципиента
Осложнения могут быть ранними (те, которые манифестируют в течение первых трёх месяцев после трансплантации) и поздними (те, что проявляются через три и более месяцев). По характеру и локализации выделяют следующие категории осложнений:
Сосудистые осложнения – со стороны артерий и вен
Артериальные осложнения встречаются нечасто (в 0,02-3,8 % случаев), но считаются наиболее опасными из всех последствий трансплантации. К ним относят тромбоз печеночной артерии, проявляющийся дисфункцией трансплантата (частота 1–7 %). Выживаемость в течение 5 лет снижается до 27,4 %. Со стороны вен с аналогичной частотой возникает не менее серьезное осложнение – обструкция оттока по нижней полой вене из-за стеноза анастомоза, связанного с гиперплазией интимы или фиброзом в месте анастомоза.
В 2,1 % развивается тромбоз воротной вены, который у детей может привести к гипоплазии печени из-за атрезии желчных путей. У людей с полным или частичным тромбозом воротной вены в анамнезе трансплантация сопряжена с большими хирургическими сложностями.
Иммунологические осложнения
Печень гораздо лучше других органов сопротивляется атакам иммунной системы, однако отторжение в той или иной степени наблюдается практически у каждого реципиента и может быть как обратимым (острое клеточное), так и необратимым (хроническое, дуктопеническое). Причем оба вида отторжения могут протекать одновременно.
В ранний послеоперационный период клеточное отторжение развивается у каждого второго реципиента трупной печени и не возникает у тех, кто получил родственный трансплантат.
Осложнения со стороны желчевыводящих путей
После трансплантации печени DCD (донорство после смерти мозга) в 15–37 % случаев возникает ишемическая холангиопатия – повреждение одного или более желчных протоков, произошедшее из-за недостаточного кровотока, тромбоза артерий, синдрома ишемии-реперфузии.
Пациенты сталкиваются с желчеистечением, и это требует хирургического вмешательства (сфинктеротомии, установки протеза). При частичной трансплантации подтекание возможно из протоков на срезе расщепленной печени: оно быстро прекращается и обычно не требует повторной операции.
Риск развития новообразований
Подавляющие иммунитет препараты могут стать причиной развития опухоли, так как одновременно угнетают и противоопухолевый иммунитет. Чаще всего формируются опухоли кожи и губ (риск возрастает из-за длительного нахождения на солнце). Не исключены лимфомы из-за активации вируса Эпштейн-Барра. Возрастает риск рака шейки матки, молочной железы и толстой кишки.
Осложнения со стороны анастомозов
Стеноз анастомозов (сужение соединений сосудов) возникает в 4–9 % случаев и является главным осложнением при частичной пересадке печени. Чаще всего проявляется в первый год после трансплантации вследствие подтекания желчи, фиброза или ишемии. С каждым годом вероятность развития осложнения возрастает. Это осложнение не оказывает влияния на долгосрочную выживаемость пациентов, но способно снижать качество жизни и в ряде случаев требует установки стента.
Причины посттрансплантационных осложнений
-
Полиорганные патологии. Чаще всего у пациентов с терминальной печеночной недостаточностью развиваются гепаторенальный (функциональная почечная недостаточность, когда почки не полностью выполняют свои функции) и гепатопульмональный синдромы, нарушается гемостаз, обостряется гипопротеинемия.
-
Слабый иммунитет. Ещё до операции иммунную функцию пациента начинают угнетать иммунодепрессантами. Побочный эффект такой терапии – снижение сопротивляемости ряду инфекций, в том числе вирусных, повышение риска внутрибольничной инфекции и замедленное выздоровление реципиента после пересадки.
-
Отсутствие гистосовместимости по основным антигенам между донорской печенью и организмом реципиента. Результат – воспалительные процессы.
-
Недостатки хирургической тактики. Совершенствование техник и методик трансплантации ежегодно сокращает количество осложнений. Однако существует риск неадекватности анастомоза, ведущий к нарушению проводимости сосудов и желчных путей печени. Также возможно перекручивание артерии и повреждение ее эндотелиального слоя, что ведет к нарушению кровотока и последующей ишемии печени, развитию некроза органа и печеночной недостаточности.
-
Низкое качество донорской печени. Дефицит органов часто ведет к упрощению требований: пересаживают печень больных атеросклерозом, людей с индивидуальными анатомическими особенностями сосудов печени, пациентов старше 60 лет. Кроме того, один донорский орган могут разделить на две части и использовать для двух трансплантаций.
Симптомы посттрансплантационных осложнений
Негативные последствия пересадки печени могут проявиться уже в первые 2–4 дня после операции, но чаще всего развиваются на протяжении 3 месяцев. Важно знать их основные признаки.
Большинство осложнений неспецифичны: боли в правом подреберье, желтуха и диспептические расстройства, признаки интоксикации. Одновременно увеличивается печень, появляется субфебрильная температура.
Симптомами посттрансплантационной инфекции являются озноб и лихорадка: фебрильная, когда температура тела повышается до 38–39 °C, или гектическая, при которой суточные колебания температуры достигают 3–5 °C. Возможны также заложенность носа, рвота, тошнота, кашель и боль в горле.
Нередко развивается воспалительный процесс с отеком непосредственно в ране, сопровождающийся выделением сукровицы или гноя из брюшной полости, а также мучительными болями в животе.
При присоединении внутрибольничной пневмонии у пациента появляется кашель с мокротой, возникает одышка, падает насыщенность крови кислородом.
У сосудистых осложнений после пересадки печени нет характерных признаков, кроме болей в области органа и явных симптомов интоксикации. Со временем из-за снижения показателей свертываемости крови могут возникать желудочно-кишечные кровотечения. Кровоток перераспределяется, поэтому вены брюшной стенки расширяются. В тяжелых случаях возможен ишемический гепатит – некроз тканей печени вследствие острой гипоксии.
Об отторжении органа и других тяжелых билиарных осложнениях свидетельствует желтушность кожи, склер глаз и слизистых оболочек, сопровождающаяся зудом, обесцвечиванием кала и отсутствием аппетита. Но симптомы отказа пересаженной печени, в зависимости от общего состояния больного, могут быть гораздо менее заметными:
-
чувство усталости независимо от количества сна;
-
болезненные ощущения в животе;
-
темная моча;
-
светлый кал.
Если нарушается работа почек, у пациента появляются следующие симптомы:
-
уменьшение количество суточного объема мочи;
-
вялость, заторможенность;
-
тошнота, рвота;
-
учащенное сердцебиение, одышка, аритмия;
-
абдоминальные боли.
Диагностика осложнений после пересадки печени
Для своевременного выявления посттрансплантационных осложнений хирург-трансплантолог постоянно контролирует динамику состояния пациента с помощью анализов и инструментальных методов:
-
Функциональные печеночные пробы. Кровь на анализ берут из вены – определяют уровень билирубина и желчных кислот. Рост холестерина и щелочной фосфатазы подтверждают холестаз, то есть уменьшение поступления желчи в двенадцатиперстную кишку. О сосудистых и иммунологических осложнениях (синдроме цитолиза) свидетельствует рост показателей ферментов АЛТ, АСТ, ГГТП.
-
Общий анализ крови, биохимия. Признаками воспаления являются рост СОЭ и сдвиг лейкограммы влево. Выявляется анемия, тромбоцитопения. В биохимии проявляется гипопротеинемия, гипоальбуминемия, рост острофазовых показателей.
-
УЗИ помогает визуализировать очаги воспаления и гнойники в паренхиме (ткани печени). Допплерография позволяет оценить состояние сосудов печени и их проходимость, характер и скорость тока крови. При необходимости проводят также УЗИ других органов брюшной полости.
-
МРТ-холангиография. Неинвазивное исследование с получением подробных снимков желчных протоков в состоянии покоя. Лучший метод диагностики при осложнениях со стороны анастомозов. Рекомендуется при возникновении желтухи, стриктур, билиарной гипертензии.
-
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) – комбинированный рентген-эндоскопический метод исследования желчевыводящих путей. Один из самых информативных.
-
Пункционная биопсия ткани печени (редко). Инвазивный метод, который помогает подтвердить рецидив аутоиммунного или холестатического поражения печени. Необходим при подозрении отторжения трансплантата, дегенеративных изменений эпителия протоков.
-
Диагностика рака. Раз в месяц необходимо самостоятельно осматривать кожу и губы, женщинам — пальпировать молочные железы, мужчинам — проводить пальцевое ректальное исследование простаты. Важно ежегодно проходить осмотр у дерматолога и гинеколога, сдавать мазок по Папаниколау, женщинам старше 45 лет — дополнительно делать маммографию, мужчинам старше 50 лет – сдавать кровь на простатспецифический антиген. Независимо от пола все пациенты старше 50 лет сдают кал на скрытую кровь, а раз в 1–5 лет (в зависимости от рекомендаций врача) проходят колоноскопию.
Лечение осложнений после пересадки печени
От адекватности и своевременности комплексной медикаментозной терапии напрямую зависит, сколько человек проживет после трансплантации печени.
Всем реципиентам в пред- и послеоперационный период назначают антибактериальные лекарства, подобранные с учетом эпидемиологической обстановки в клинике (антибиотики, противогрибковые). При цитомегаловирусной инфекции эффективны препараты группы ацикловира. В случае геморрагических осложнений показано переливание тромбоцитарного концентрата, свежезамороженной плазмы, сохранившей фактор свертывания крови. При отторжении необходимо трехкратное введение глюкокортикоидов в больших концентрациях.
Осложнения анастомоза, в том числе стеноз печеночной артерии, лечат малоинвазивными эндоваскулярными методами, преимущественно эндоскопической ретроградной холангиопанкреатографией с баллонным расширением и использованием протеза (успех 70–100 %). Для этого используют очень тонкий катетер, который вводят в сосуд. Операцию проводят сразу же после выявления осложнения, чтобы предупредить необратимые изменения в тканях трансплантата.
В случае тромбоза срочно проводят интраартериальную тромболитическую терапию. Каждому второму пациенту с тромбозом печеночной артерии проводят реваскуляризацию (восстанавливают сосуды).
При невозможности или неудачной эндоскопической коррекции билиарных осложнений проводят открытую операцию. Для восстановления оттока желчи накладывают гепатикоэнтероанастомозы, выполняют дренирование желчных протоков.
Ретрансплантация
В случае отказа печени сразу же после трансплантации или тяжелых сосудистых осложнений, связанных с некрозом или развитием ишемической холангиопатии, ее пересаживают повторно. Метод ретрансплантации эффективен, но ограничен дефицитом донорских органов.
Для профилактики осложнений после трансплантации печени важны тщательный отбор доноров и качество биоматериала.
Прогноз и профилактика
Несмотря на постоянное совершенствование хирургических техник и методик, трансплантация печени остается сложной манипуляцией, связанной с высоким риском осложнений. Однако при своевременной диагностике и терапии посттрансплантационных осложнений прогноз пересадки печени благоприятен для большинства пациентов. При раннем выявлении прекрасно поддаются лечению даже опухоли.
Пациенты, которые принимают назначенные после трансплантации иммунодепрессанты и следуют рекомендациям врача, в большинстве могут десятилетиями комфортно жить после трансплантации печени.
Жизнь после пересадки печени – что можно делать
Все реципиенты должны соблюдать питьевой режим и диету (подбирает диетолог), полностью отказаться от курения и алкоголя, принимать все назначенные препараты, постоянно наблюдаться у врача и исключить прием биодобавок и витаминов без предварительной консультации.
В рацион нужно включить продукты, богатые кальцием: молоко, нежирный сыр, творог. Для контроля холестерина рекомендовано есть постное мясо и рыбу, сливочное масло заменить на оливковое, птицу готовить без шкурки.
Углеводы лучше ограничить, особенно при приеме преднизолона, повышающего аппетит и задерживающего жидкости в тканях. Любителям газировки предстоит перейти на напитки без сахара. Сладкоежкам можно есть продукты со специальных магазинных полок для диабетиков, а сахар лучше заменить фруктозой.
Не рекомендуется есть сырые или недоваренные яйца, жирное мясо и морепродукты, а также цитрусовые (особенно грейпфруты и грейпфрутовый сок), которые содержат вещества, влияющие на действие иммуносупрессивных препаратов.
Важно не контактировать с больными людьми, грязными предметами и поверхностями, аллергенами, а также животными, особенно рептилиями, насекомыми, птицами и грызунами. Пациентам после трансплантации следует избегать прямых солнечных лучей, а в первые недели после операции максимально ограничить физическую нагрузку.
Источники:
- Dababneh Y, Mousa OY. Liver Transplantation. [Updated 2023 Apr 7]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK559161/;
- https://easl.eu/wp-content/uploads/2018/10/2015-Liver_Transplant._RU.pdf;
- Norah A. Terrault, Claire Francoz, Marina Berenguer, Michael Charlton, Julie Heimbach, Liver Transplantation 2023: Status Report, Current and Future Challenges, Clinical Gastroenterology and Hepatology, Volume 21, Issue 8, 2023, Pages 2150-2166, ISSN 1542-3565, https://doi.org/10.1016/j.cgh.2023.04.005.









Авторизуйтесь, чтобы проголосовать: