Печеночная ткань не имеет болевых рецепторов, поэтому орган может болеть только в одном случае — при растяжении наружной капсулы. Это происходит при быстром и/или значительном увеличении размеров печени. Все остальные болезни, протекающие с небольшим и/или медленным изменением размеров органа, не дают болезненных ощущений.
Если боль возникает, то, как правило, это происходит при движении. Правда, большинство пациентов отмечает не столько боль, сколько тяжесть и дискомфорт в правом подреберье. Многие распространенные патологии (гепатит, гепатоз) длительное время протекают с минимальными симптомами. Из-за этого больной поздно обращается к врачу, а значит, запускает болезнь. Ярко выраженные клинические признаки появляются уже на стадии осложнений — цирроза, печеночной недостаточности.1
Причины боли в области печени
Все заболевания, при которых появляется боль в правом боку, можно разделить на три группы:
- связанные с поражением печени;
- вызванные болезнями желчных путей;
- не связанные с гепатобилиарной системой.
Патологии печени
Ощущения тяжести, распирания и умеренной или слабой болезненности вызывают следующие печеночные патологии:
- гепатиты: вирусный, лекарственный, алкогольный, аутоиммунный, бактериальный, паразитарный, холестатический (из-за застоя желчи), стеатогепатит (при накоплении жира), токсический (при отравлении), реактивный (при воспалении соседних органов);
- фиброз и цирроз (замещение работающих клеток на волокна соединительной ткани (рубцы);
- первичная опухоль печени (гепатоцеллюлярный рак);
- метастазы злокачественных новообразований;
- жировой гепатоз (отложение жира);
- холестаз (внутрипеченочный застой желчи);
- травматическое повреждение печени;
- гепатоптоз (опущение органа);
- паразитарные инфекции (эхинококкоз, альвеококкоз, амебиаз, аскаридоз, описторхоз);
- врожденные заболевания: муковисцидоз (густая желчь), поликистоз (множественные кисты), болезнь Бадда-Киари (закупорка вен), синдром Жильбера (приступы желтухи) и ряд других;
- болезни накопления: меди (Вильсона-Коновалова), железа (гемохроматоз);
- пелиоз — образование полостей с кровью.
Заболевания желчных путей
Самые сильные боли в правом подреберье связаны с поражением желчевыводящей системы. Их причиной может стать:
- дискинезия желчевыводящих путей (нарушение выделения желчи);
- желчнокаменная болезнь (камни в желчном пузыре и протоках);
- острый хронический холецистит или его обострение (воспаление желчного пузыря);
- холестероз (отложения холестерина на стенках желчного пузыря);
- доброкачественные или злокачественные опухоли;
- холангит (воспаление желчных протоков);
- билиарный сладж (желчный осадок, «песок» в пузыре).
Для поражения желчных путей типичны приступы боли в правом подреберье. Их вызывает переедание, острая, жирная пища, стресс, активная физическая нагрузка. Болевые ощущения сильные, колющие, режущие, могут отдавать в правую лопатку, плечо, поясничную область. Возможна рвота желчью, повышение температуры тела. При хронических болезнях и сниженном тонусе желчных путей пациентов беспокоит постоянная умеренная болезненность, горький привкус во рту, тошнота, распирание живота, отрыжка, ухудшение аппетита.2
Прочие заболевания
Частые причины боли в правом подреберье, не связанные с печенью и выделением желчи:
- сердечная недостаточность при пороках сердца, миокардите, кардиомиопатии, инфаркте;
- гемолитическая анемия (ускоренное разрушение эритроцитов).
В зоне расположения печени возникает болезненность при поражении других органов брюшной полости. Такие боли называются отраженными, их может вызвать:
- аппендицит;
- гастрит, дуоденит, язвенная болезнь желудка и двенадцатиперстной кишки;
- заболевания кишечника: колит, неспецифический язвенный колит, полипы, рак;
- обострение воспаления правого яичника и маточной трубы;
- эндометрит (воспалительный процесс в полости матки);
- внематочная беременность.
Симптомы болезней печени
Для гепатита типично появление болезненности в правом подреберье, она нарастает при прощупывании печени, активных движениях. По характеру боль чаще всего ноющая, постоянная (резкая возможна при остром воспалении). Боль может и отсутствовать, а ее клиническим эквивалентом (равноценной заменой для диагностики) считают тяжесть и распирание.
Одновременно появляются симптомы нарушения пищеварения и интоксикации (накопления в крови токсических соединений):
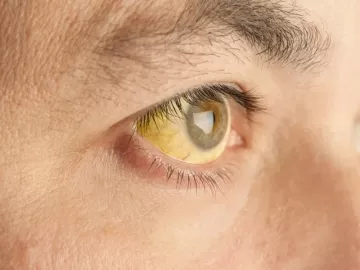
- желтуха — пожелтение кожи и склер глаз;
- потемнение мочи;
- выделение светлого кала;
- кожный зуд, высыпания, сосудистые «звездочки» на коже, красные ладони;
- повышение температуры тела (обычно не выше 37,3–37,5 градусов);
- общая слабость;
- нарушения сна и настроения;
- плохой аппетит, тошнота, неприятный привкус во рту;
- вздутие живота, неустойчивый стул с чередованием запоров и поносов.
Фиброз и цирроз печени могут долгое время протекать скрыто. Боли чаще всего имеют слабый и неопределенный характер. Поначалу они связаны с метеоризмом, ухудшением переваривания пищи. Позднее беспокоит периодическая болезненность после погрешностей в питании, употребления алкоголя. Характерно быстрое насыщение, потеря веса, упорный кожный зуд. Из-за снижения функции печени появляется склонность к кровотечениям.
Специфическими симптомами считают утолщение концевых фаланг пальцев («барабанные палочки»), изменение ногтей по типу часовых стекол (округлые и выпуклые, как линза). В дальнейшем присоединяется кровавая рвота из-за варикозного расширения вен пищевода, а из-за скопления жидкости (асцита) увеличивается объем живота. Рак печени характеризуется постоянной болью с сильной прогрессирующей слабостью, желтухой, исхуданием и асцитом.
Что делать при боли в области печени
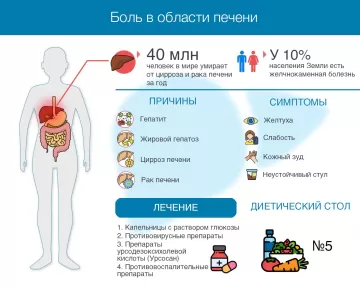
В первую очередь, при появлении стабильной болезненности в правом подреберье необходимо обратиться к гастроэнтерологу или к гепатологу. Врач назначит несколько анализов крови: общий, биохимический, на свертываемость, на антитела и антигены вирусов гепатита.
При желтухе потребуется определение продуктов обмена билирубина в моче и кале. Для выявления паразитарной инфекции необходим анализ каловых масс на яйца гельминтов.
Из инструментальных методов, как правило, назначают УЗИ печени и желчевыводящих путей, дуоденальное зондирование. При необходимости их дополняют биопсией печеночной ткани, компьютерной или магнитно-резонансной томографией, эндоскопией пищевода и желудка, эластографией.
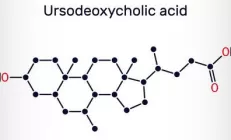
Для лечения могут быть назначены противовирусные препараты, гормоны, обезболивающие, капельницы с растворами. Для защиты клеток печени от повреждения применяют гепатопротекторы. Один из наиболее эффективных и безопасных медикаментов — урсодезоксихолевая кислота (УДХК, Урсосан).
Она действует сразу в нескольких направлениях:
- повышает устойчивость гепатоцитов (клеток печени) к токсинам, алкоголю, вирусам;
- уменьшает застой желчи;
- нормализует иммунный ответ, обмен жиров и углеводов;
- усиливает эффект противовирусных и противовоспалительных препаратов;
- снижает риск образования камней и растворяет мелкие холестериновые камни.
Еще до постановки диагноза пациентам рекомендуют перейти на диету Стол №5. Основные правила: частое и дробное питание, отказ от алкоголя, жирной, острой и жареной пищи, копченостей и консервов. Рацион строится на отварных овощах, нежирном мясе и рыбе, фруктах, кашах.
Клинические примеры
Пациентка Маша И., 8 лет
Перед операцией по удалению аденоидов ребенка обследовали и выявили хронический гепатит С (ХГС). Девочке было проведено успешное противовирусное лечение. Параллельно обследовали всю семью: маму 27 лет, бабушку 62 лет, тетю 43 лет, дядю 32 лет.
Что оказалось?
- мама 27 лет — ХГС, но на момент обследования без размножения вируса и без фиброза в печени, она подлежит только наблюдению 1 раз в 6 мес.;
- дядя 32 лет — ХГС с активным размножением вируса, фиброз 0-1 (мусульманская семья, никто не употребляет алкоголя); проведено противовирусное лечение с полным эффектом;
- тетя 43 года — ХГС с исходом в цирроз печени, проводятся повторные курсы противовирусной терапии для предотвращения прогрессирования цирроза и развития его осложнений;
- бабушка 62 года — ХГС, цирроз печени, гепатокарцинома (рак) печени, направлена в онкоцентр.
Все до момента обследования чувствовали себя практически здоровыми. Бабушка уставала, но объясняла это возрастом и загруженностью по хозяйству. Именно она, скорее всего, стала источником заболевания своих детей и внучки. Поскольку о заболевании никто не знал, никакой осторожности в семье не было (колющие и режущие предметы и т.д.), а стадия поражения печени, как видим, напрямую зависела от длительности заболевания, сопряженной с возрастом.
И, если бы не необходимость удалить аденоиды у внучки и обследоваться перед операцией, судьбу тети и бабушки могли бы разделить и дядя, и мама, и девочка, которые теперь имеют все основания рассчитывать на благоприятный прогноз.
Пациент Георгий П., 36 лет
У 36-летнего сына мужчины неожиданно начал увеличиваться в размерах живот и появилась небольшая желтуха.
Выяснилось, что он родился глубоко недоношенным, больше двух месяцев находился в отделении патологии новорожденных, где получал многочисленные инъекции, в том числе многократные переливания плазмы и крови. В дальнейшем развивался неплохо, догнал сверстников и физически, и интеллектуально. Вел здоровый образ жизни, работал, чувствовал себя практически здоровым. Женат, имеет пятилетнего сына.
Осмотр и обследование не оставляли сомнений в диагнозе: терминальный декомпенсированный цирроз печени в исходе хронического гепатита В, асцит (жидкость в животе), печеночная недостаточность.
Очевидно, что заражение произошло в периоде новорожденности, воспаление и параллельное нарастание фиброза в течение 36 лет происходило бессимптомно до тех пор, пока оставалось еще какое-то количество клеток печени, способных выполнять необходимые функции. Клинические проявления печеночной недостаточности выступили, лишь когда огромные компенсаторные возможности печени оказались исчерпанными.
Это был случай, когда поправить ситуацию возможно лишь одним путем — пересадкой печени. Всего этого не произошло бы, если бы ХГВ был обнаружен хотя бы 10-20 лет назад.
Значит ли это, что всем здоровым людям нужно обследовать печень, чтобы предотвратить подобные жизненные сценарии? Конечно, нет.
Но если в течение жизни вы, ваш ребёнок или другой близкий родственник делал переливание крови или плазмы (автокатастрофа, тяжелая травма, операция, тяжелое заболевание, в любом возрасте, особенно до 1998 года, когда переливаемая кровь не проверялась на маркеры гепатита С), это повод провериться на вирусные гепатиты В и С. Татуировки, пирсинг, длительное лечение зубов, уж не говоря о пробах (даже единичных!) введения наркотиков, тоже, безусловно, требуют проверки на эти вирусы.
Если вы знаете за собой или своими близкими грех злоупотребления алкоголем, если страдаете ожирением, проверьте состояние печени. Здесь речь не пойдет о противовирусной терапии, но существует много препаратов (к примеру, гепатопротекторов), которые при своевременном выявлении болезни помогут печени и предотвратят тяжелый исход. Часть из них предназначена для специальных случаев, а некоторые, как, например, урсодезоксихолевая кислота (Урсосан и др.) достаточно универсальны, полезны и применимы почти при всех поражениях печени.
Если вы в связи с другими заболеваниями или по собственной инициативе (из желания помолодеть, похудеть, стать красивее и т.д.) длительно принимаете какие-либо препараты, проверьте печень: любое лекарство не безвредно для этого органа.
Если при подобной проверке или при обследовании по другому поводу у вас обнаружили увеличение печени или селезенки, изменение этих органов на УЗИ, нарушение так называемых печеночных проб в биохимическом анализе крови, не оставляйте это без внимания, обратитесь к специалисту, чтобы вместе с ним разобраться в причинах и своевременно начать правильно действовать.
Часто задаваемые вопросы
частая изжога, вздутие в правом боку, бывают и слабые но продолжительные дискомфорт и боли в правом подреберье. при самопальпации), боль в нижней части и в самом верху, как-бы за нижним ребром. может ли почка "отзываться" в печень болью, задаю этот вопрос так как страдаю мочекам. болезнью с 2009г. правда последние 3 года тфу-тьфу... очень много перенес обезболивающих уколов, кеторол , баралгин, анальгин. копировали колика неделями, лошадиными и многократными дозами. Мне 37 полных лет, 2 года назад на УЗИ. печень была увеличена, структура норм. В больницу обращаться... как все наверное - не люблю и противно и не удобно во всех смыслах этого слова. однако если симптомы тревожные, конечно обращусь к специалистам. спасибо.
Ответ:
Почка НЕ может давать таких симптомов. Однозначно в больницу для проведения гастроскопии и колоноскопии. Большие дозы и длительный прием обезболивающих и противовоспалительных быстро приводит к развитию эрозий и язв в желудке и кишечнике. Это проявляется изжогой, вздутием, болями и иногда нарушением стула. Если сразу лечь не получится, то сдайте анализ кала общий, скрытую кровь и кальпротектин — при повышении показателей сразу в больницу. Для лечения используется много лекарств в зависимости от степени тяжести. В любом случае имеет смысл принимать ребагит, который восстанавливает желудок и кишечник после лечения обезболиващиюми
 Сергей Вялов
Сергей ВяловИсточники:
1Тарасова Л. В. Боль в правом подреберье: диагностическая тактика врача общей практики. Справочник врача общей практики, 2013.
2Васильев Ю. В. Желчная колика как проявление желчно-каменной болезни: диагностика, лечение больных. Журнал «Медицинский совет», 2011.









Авторизуйтесь, чтобы проголосовать: