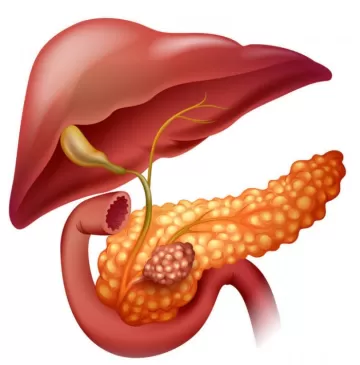
Билиарный панкреатит — это острое или хроническое воспаление поджелудочной железы, вызванное заболеванием желчевыводящей системы. Печень и поджелудочная железа расположены рядом, их протоки на конечном участке сливаются, выходя в анатомическое образование под названием сфинктер Одди. Поэтому проблемы со стороны желчевыводящих путей, как правило, отражаются на состоянии поджелудочной железы.
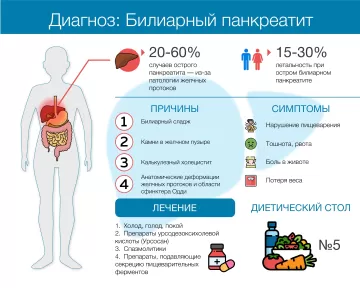
По статистике, от 20 до 60% случаев острых панкреатитов вызваны заболеваниями желчевыводящей (билиарной) системы. Летальность при воспалении поджелудочной составляет от 15 до 30%. По характеру течения воспалительного процесса билиарный панкреатит может быть острым и хроническим. По степени тяжести заболевания — лёгким, средней степени и тяжелым, по наличию осложнений — осложнённым и неосложнённым.
Причины билиарного панкреатита
Среди заболеваний желчного пузыря и желчных протоков к развитию билиарного панкреатита чаще всего приводят следующие состояния:
-
билиарный сладж — застой желчи с формированием микрокристаллов и хлопьев;
-
калькулёзный холецистит;
-
хронический бескаменный холецистит;
-
дисфункция сфинктера Одди, в том числе после холецистэктомии (удаления желчного пузыря);
-
врождённые аномалии желчевыводящих путей;
-
кисты общего желчного протока.
Вероятно, что билиарный панкреатит развивается следующим образом: камни из желчного пузыря могут перемещаться в протоки и вызывать их закупорку (обструкцию). Обструкция общего желчного протока приводит к нарушению оттока секрета поджелудочной железы по панкреатическим протокам, в результате чего в них повышается давление.
Эти события приводят к активации панкреатических ферментов и их воздействию на сами панкреатические клетки (клетки поджелудочной). В норме ферменты поджелудочной железы активируются в тонкой кишке, где участвуют в пищеварении.
Панкреатит также может вызывать воздействие токсичных желчных кислот на клетки железы (вследствие обратного тока желчи из-за закупорки общего желчного протока).
Симптомы билиарного панкреатита
Основное проявление болезни — боль без четкой локализации. Она может возникать по центру живота, «отдавать» в спину или быть опоясывающей. Обычно появляется примерно через полчаса после еды, когда пища начинает поступать из желудка в двенадцатиперстную кишку. Особенно явно провоцируют боль обильная жирная пища, алкоголь, газированные напитки.
Характер болевых ощущений может быть разным:
-
острые, резкие;
-
постоянные, ноющие;
-
приступообразные по типу желчной колики (что нередко приводит к диагностическим ошибкам).
Боль сопровождается тошнотой, рвотой, не приносящей облегчения. Острый тяжелый панкреатит может привести к массивной гибели тканей поджелудочной железы и развитию перитонита с появлением соответствующих симптомов: твёрдый, «доскообразный» живот, резкое падение артериального давления, полиорганная недостаточность (отказывают несколько органов).
Если процесс хронический, по мере гибели тканей поджелудочной железы и развития секреторной недостаточности появляются симптомы нарушенного пищеварения, возникающие из-за проблем с перевариванием и всасыванием питательных веществ. Например, понос с обильным жирным стулом вскоре после еды.
Из-за плохого усвоения пищи и недостатка питательных веществ пациент худеет, появляются симптомы хронического дефицита витаминов и минералов: остеопороз, анемия, нейропатия, отеки. Гибель клеток поджелудочной железы, вырабатывающих инсулин, приводит к развитию сахарного диабета (наблюдается примерно у трети больных хроническим панкреатитом).
Диагностика билиарного панкреатита
Клинический анализ крови при хроническом билиарном панкреатите не показателен. При остром процессе появляются признаки воспаления: увеличение количества лейкоцитов, возрастание СОЭ. В биохимических анализах крови можно обнаружить повышение уровня билирубина и щелочной фосфатазы (проявления застоя желчи), повышение уровня амилазы крови и диастазы мочи.
При хроническом процессе с развитием экскреторной недостаточности поджелудочной железы могут обнаружиться дефицит общего белка и альбумина в сыворотке крови, снижение уровня железа, ферритина, трансферрина, фосфолипазы А2 и холестеролэстеразы. Результаты исследования анализа крови на амилазу и анализа мочи на диастазу могут быть нормальными, их информативность при хроническом процессе снижается
При тяжелой ферментной недостаточности появляются изменения в кале: снижается активность фермента панкреатическая эластаза. В мазках (копрограмме) видны неизмененные мышечные волокна, капли нейтрального жира, зёрна крахмала. На УЗИ, КТ или МРТ поджелудочной железы визуализируются изменения, характерные для панкреатита. УЗИ желчного пузыря может выявить билиарный сладж, камни и воспалительные изменения органа.
Лечение билиарного панкреатита
При лечении билиарного панкреатита крайне важно устранить провоцирующий фактор — патологию желчевыводящей системы. Без этого после купирования приступа панкреатита у 33–66% больных рецидив возникает уже спустя 1,5-2 месяца. Для восстановления нормальной моторики (сокращений) желчных протоков рекомендуют прокинетики (итомед). Для растворения билиарного сладжа и мелких холестериновых камней используют препараты урсодезоксихолевой кислоты (урсосан).
УДХК восстанавливает нормальный ток желчи и ее физико-химические свойства, снижает токсичность желчных кислот, способствует рассасыванию осадка и небольших камней. Длительность курса может быть разной, в зависимости от индивидуальных особенностей организма пациента: от 2 месяцев до 1 года. Если при приёме УДХК нет положительной динамики или у больного в желчном пузыре нерастворимые камни, необходима операция по удалению органа.
При приступе острого панкреатита или при обострении хронического в первые 3–5 дней назначают постельный режим, полный голод (можно пить воду) и пузырь со льдом на область поджелудочной железы. Для уменьшения боли рекомендуют анальгетики (в зависимости от интенсивности, от парацетамола до наркотических обезболивающих). С этой же целью назначают миотропные спазмолитики в таблетках или инъекционно.
Чтобы приостановить активность ферментов поджелудочной железы (прекратить «самопереваривание»), рекомендуют ингибиторы протонной помпы или Н2-блокаторы (соляная кислота активирует работу поджелудочной железы). Дополнительно назначают синтетические аналоги гормона соматостатина, тормозящего выработку всех секретов ЖКТ. Кроме того, в лечение включают лекарства, нейтрализующие панкреатические ферменты.
При тяжелом некротическом панкреатите может потребоваться оперативное удаление погибших тканей железы и хирургическое лечение перитонита. При длительном хроническом процессе с развитием внешнесекреторной недостаточности поджелудочной железы рекомендуют ферментные препараты, по возможности — в виде микрокапсул или микротаблеток.
Если течение хронического панкреатита осложняется сахарным диабетом, то для нормализации уровня сахара в крови необходимы сахароснижающие средства. Диета должна быть высококалорийной, с достаточным количеством белков и легкоусвояемых жиров и низким содержанием углеводов. Рекомендуемое в прошлом жесткое ограничение жиров перестало быть необходимым после разработки аптечных ферментов, компенсирующих недостаточную пищеварительную активность панкреатического секрета.
Прогноз и профилактика
Прогноз при билиарном панкреатите серьёзный. Острые формы характеризуются высокой летальностью. Хронические формы приводят к неуклонно прогрессирующей недостаточности поджелудочной железы и тяжелым нарушениям со стороны других органов и систем, которые не получают жизненно важных питательных веществ из-за плохого пищеварения.
При своевременном устранении провоцирующего фактора — патологии желчевыводящих путей — прогноз благоприятный. Профилактика билиарного панкреатита состоит в своевременной диагностике и лечении болезней желчного пузыря и желчевыводящих путей — до того, как в патологический процесс окажется вовлечена поджелудочная железа.
Источники:
-
С. Я. Ивануса, М. В. Лазуткин, Д. П. Шершень и соавт. Современные представления о патогенеза, диагностике и хирургическом лечении билиарного панкреатита. «Вестник хирургии», 2017 г.
-
К. Г. Пахомов, А. П. Надеев, Ю. М. Шутов. Роль типологического фактора в патогенезе билиарного панкреатита. Journal of Siberian Medical Sciences, 2014.
-
К. Г. Пахомов, А. П. Надеев, Ю. М. Шутов. Роль типологического фактора в патогенезе билиарного панкреатита. Journal of Siberian Medical Sciences, 2014.
-
Ивашкин В.Т., Кригер А.Г., Охлобыстин А.В. и соавт. Клинические рекомендации по диагностике и лечению хронического панкреатита. Российский журнал гастроэнтерологии, гепатологии, колопроктологии.2022;32(2):99-156








Авторизуйтесь, чтобы проголосовать: