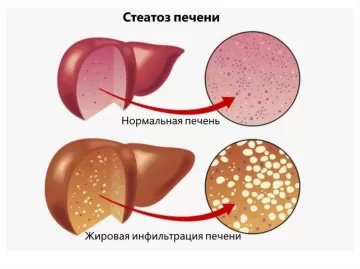
Жировая дистрофия печени (жировой гепатоз, стеатоз печени) — состояние, при котором более чем 5 % гепатоцитов (основных печёночных клеток) содержат включения жира. Чаще всего жировая дистрофия печени (стеатоз) развивается у людей с избыточным весом и ожирением, а также при систематическом избыточном употреблении алкоголя. Однако существуют и более редкие причины для этого состояния: прием определенных лекарств, некоторые генетические заболевания печени и т. д.
Распространённость стеатоза печени зависит от причины, которая к нему привела. Стеатоз печени в рамках неалкогольной жировой болезни печени встречается в среднем у 25 % людей повсеместно; при систематическом злоупотреблении алкоголем стеатоз печени развивается практически у всех; лекарственный стеатоз развивается в рамках лекарственных поражений печени, это 1-2 % от всех причин заболеваний печени.
Причины жировой дистрофии печени
Жировая дистрофия печени (стеатоз) может развиться по следующим причинам:
-
из-за метаболической дисфункции, то есть это неалкогольная жировая болезнь печени, которая протекает в форме стеатоза;
-
вследствие алкогольной болезни печени;
-
вследствие комбинированного повреждения: метаболическая дисфункция в сочетании с умеренным употреблением алкоголя;
-
из-за приёма лекарств (глюкокортикостероидов, некоторых химиотерапевтических средств, метотрексата и других препаратов);
-
из-за моногенных болезней печени (болезни Вильсона или дефицита кислой лизосомной липазы);
-
на фоне эндокринных заболеваний: ожирения, сахарного диабета, гипотиреоза, нарушения функции надпочечников и т. д.;
-
из-за воздействия токсинов окружающей среды (металлы: свинец, мышьяк, ртуть, кадмий); гербициды, пестициды; полихлорированные дифенилы, хлороалкены (перхлорэтилен, трихлорэтилен, винилхлорид);
-
из-за инфекционных заболеваний: ВИЧ, хронического гепатита С;
-
из-за питания и заболеваний кишечника: резкая потеря массы тела (бариатрическая хирургия, голодание), недоедание, полное парентеральное питание, синдром короткой кишки, избыточный бактериальный рост в тонкой кишке и изменения микробиома, целиакия, воспалительные заболевания кишечника.
Стеатоз, причина которого остаётся не ясна, несмотря на тщательное обследование пациента, называют криптогенным.
Патогенез жировой дистрофии печени
Механизм развития стеатоза зависит от того, при каком заболевании он возник. Чаще всего стеатоз появляется в результате метаболической дисфункции: это форма неалкогольной жировой болезни печени (метаболически ассоциированной жировой болезни печени согласно новой классификации).
При стеатозе (жировой дистрофии) клетки печени содержат крупные липидные капли, воспалительной реакции не наблюдается. В этом заключается его главное отличие от стеатогепатита. В основе проблемы, как правило, лежит неправильное питание, которое становится причиной избытка жировой ткани в организме. Из-за этого в системный кровоток и далее в клетки печени поступает большое количество свободных жирных кислот.
В нормальных условиях жирные кислоты подвергаются окислению в митохондриях с высвобождением энергии. В условиях избытка включаются адаптационные механизмы клеток: формируются липидные капли, активируется аутофагия (процесс, направленный на поддержание нормального внутриклеточного баланса).
Однако постепенно адаптационные возможности истощаются, что приводит к более тяжелым метаболическим последствиям — развитию воспаления и фиброза. У таких пациентов имеет место нарушение чувствительности тканей к инсулину (инсулинорезистентность).
Эпидемиологические исследования показывают связь между высокоуглеводной диетой и жировой дистрофией печени. Чрезмерное потребление углеводов и повышенный уровень глюкозы в крови оказывают пагубное воздействие на клетки (глюкотоксичность). Несомненно, в патогенезе этого заболевания играет роль генетическая предрасположенность, пейзаж кишечный микробиоты.
Нарушение состава микробиоты приводит к повреждению кишечного эпителия и разрушению белков плотных соединений, что завершается попаданием в портальный кровоток из кишечника бактерий, а также этанола и эндотоксинов.
При жировой дистрофии печени (стеатозе), которая развивается из-за систематического употребления избыточного количества алкоголя, играет роль усиление эстерификации жирных кислот и синтеза триглицеридов. Наряду с этим, нарастание концентрации НАДН сопровождается снижением скорости b–окисления жирных кислот, что способствует стеатозу печени.
Хроническое употребление алкоголя приводит к снижению активности митохондриальных ферментов и разобщению окисления и фосфорилирования в электронно–транспортной цепи с уменьшением синтеза АТФ. В роли непосредственных «виновников» указанных нарушений выступают ацетальдегид (токсичный метаболит этанола) и жирные кислоты.
Развитие микровезикулярного стеатоза печени, одного из наиболее тяжелых осложнений алкогольной болезни печени, связывают с повреждением ДНК митохондрий продуктами перекисного окисления липидов. Нарушенная аутофагия, изменение пейзажа кишечной микробиоты, генетическая предрасположенность также играют роль.
Механизмы развития стеатоза печени при моногенных заболеваниях печени и лекарственных поражениях описаны в соответствующих статьях.
Симптомы жировой дистрофии печени
Жировая дистрофия печени протекает, как правило, бессимптомно и выявляется случайно. Иногда пациенты предъявляют неспецифические жалобы: ощущение тяжести в области правого подреберья, диспепсию (дискомфорт или тяжесть в верхних отделах живота и т. п).
Нередко жалобы пациентов обусловлены другими состояниями: заболеваниями сердца и эндокринной системы при стеатозе в рамках неалкогольной жировой болезни печени, проявлениями системного воздействия алкоголя при стеатозе в рамках алкогольной болезни печени и др.
Диагностика
В широкой клинической практике диагноз «жировая дистрофия печени» устанавливают при выполнении пациенту УЗИ печени. Исследование обнаруживает повышенную эхогенность, паренхима печени выглядит более яркой в сравнении с паренхимой почки.
Далее тщательно анализируют анамнез пациента и выясняют причину развития стеатоза: метаболическую дисфункцию, другие заболевания (см. выше).
Помимо УЗИ оценить стеатоз, в том числе количественно, можно с применением САР, то есть параметра контролируемого затухания (Controlled Attenuation Parameter) в рамках эластометрии. Для этих целей также используется магнитно-резонансная томография печени с определением протонной фракции жира. Такие методики доступны не во всех лечебных учреждениях.
Лечение жировой дистрофии печени
Терапия направлена на устранение причин, вызвавших заболевание и восстановление нарушенных метаболических процессов. В первую очередь необходимо избавиться от вредных привычек (если они есть) и поменять рацион питания. Диета должна быть сбалансирована по содержанию жиров, углеводов и белков с соблюдением принципов средиземноморского питания.
Средиземноморский тип питания — это научная концепция, которая основана на определённом составе макронутриентов (углеводы 50–60 %, жиры 30 %, белки 20 %) и принципе сбалансированности. Рацион должен содержать большое количество природных антиоксидантов, биологических компонентов с противовоспалительной активностью и иметь низкий гликемический индекс.
Средиземноморская диета подразумевает употребление большого количества овощей, фруктов и орехов, бобовых, цельного зерна, рыбы и морепродуктов. В качестве основного источника жира рекомендовано использовать оливковое масло. Большую статью о диете можно прочитать здесь.
К методам лечения стеатоза с доказанной эффективностью относят снижение веса на 10 % от исходного. Похудеть позволит лечебная диета Стол № 5 и умеренная физическая активность.
Медикаментозная терапия включает в себя препараты, улучшающие общий и печёночный метаболизм:
-
урсодезоксихолевая кислота (Урсосан) способствует восстановлению структуры и функции печени, защищает от воздействия токсических веществ, улучшает отток желчи, снижает содержание холестерина в клетках печени;
-
другие препараты назначают по показаниям с учётом причины жировой дистрофии печени и сопутствующих заболеваний.
Лечение жировой дистрофии печени должно проходить под контролем врача-терапевта, гастроэнтеролога, гепатолога.
Источники:
-
Rinella ME, Neuschwander-Tetri BA, Siddiqui MS, Abdelmalek MF, Caldwell S, Barb D et al. AASLD Practice Guidance on the clinical assessment and management of nonalcoholic fatty liver disease. Hepatology. 2023;77(5):1797–1835. https://doi.org/10.1097/HEP.0000000000000323
-
Райхельсон К.Л., Маевская М.В., Жаркова М.С., Гречишникова В.Р., Оковитый С.В., Деева Т.А., Марченко Н.В., Прашнова М.К., Ивашкин В.Т. Жировая болезнь печени: новая номенклатура и ее адаптация в Российской Федерации. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2024;34(2):35–44. https://doi.org/10.22416/1382- 4376-2024-34-2-35-44
-
Ивашкин ВТ, Маевская МВ, Жаркова МС, Котовская ЮВ, Ткачева ОН, Трошина ЕА и др. Клинические рекомендации Российского общества по изучению печени, Российской гастроэнтерологической ассоциации, Российской ассоциации эндокринологов, Российской ассоциации геронтологов и гериатров и Национального общества профилактической кардиологии по диагностике и лечению неалкогольной жировой болезни печени. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2022;32(4):104–140. https://doi.org/10.22416/1382-4376-2022-32-4-104-140.








Авторизуйтесь, чтобы проголосовать: