Слово «резекция» переводится с латинского как «срезание». Этим термином в медицине обозначают удаление части органа. Резекция печени может быть показана при тяжелых травмах и различных новообразованиях:
- злокачественных опухолях и их метастазах;
- гемангиомах, крупных аденомах;
- паразитарных кистах (альвеококкозе, эхинококкозе);
- абсцессах.
Операцию могут проводить как в срочном порядке (такое обычно происходит при травме органа), так и планово (при опухолях, кистах, абсцессах). В отдельных случаях хирургическое вмешательство показано для восстановления проходимости желчных путей.
Противопоказания к резекции печени — крайне тяжелые состояния, при которых операция не имеет смысла: перитонит, сепсис, декомпенсированная сердечная недостаточность.
Вид резекции печени, правила послеоперационного восстановления и прогноз в отношении продолжительности жизни напрямую зависят от патологии, которая стала показанием к операции, а также от состояния здоровья пациента.
Виды резекции печени
Типичная резекция (анатомическая)
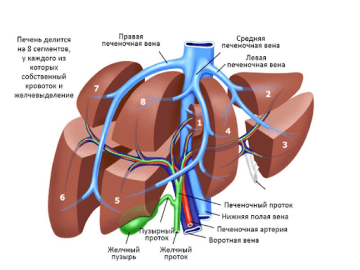
Печень состоит из восьми сегментов, каждый из которых включает собственную сегментарную артерию, сегментарную ветвь портальной вены и сегментарный желчный проток. Типичная резекция печени подразумевает удаление минимум одного сегмента печени.
Для хирурга это самый простой вид резекции: сегменты разделены анатомическими щелями и оболочками, что облегчает отсечение участка органа и снижает риск развития смертельно опасного кровотечения.
Сегменты объединяются в секторы (5 секторов). В зависимости от объема резецированной ткани различают:
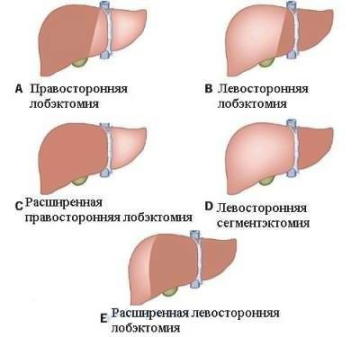
- сегментэктомию (удаление сегмента);
- лобэктомию (удаление сектора);
- гемигепатэктомию (удаление половины печени);
- расширенную гемигепатэктомию (удаление 70-75% органа).
Существенный недостаток типичной резекции печени — необходимость удаления, как минимум, одного сегмента даже при незначительных размерах образований или повреждений.
Атипичная резекция
Атипичную резекцию печени проводят для удаления поврежденных тканей или объемных образований в границах здоровых тканей. В зависимости от формы резецированного участка различают:
- краевую резекцию;
- клиновидную резекцию;
- плоскостную резекцию;
- поперечную резекцию.
Атипичную резекцию печени можно провести, если в зону разреза не попадают крупные кровеносные сосуды. В таких случаях кровопотеря такая же, как и при анатомической резекции.
При злокачественных опухолях предпочтительнее типичные резекции, поскольку риск рецидива значительно ниже.
Сколько времени печень восстанавливается после резекции
Учёные подсчитали, что скорость регенерации печеночной ткани может достигать 50 граммов в день. Интересный факт: чем больше ткани удалено, тем быстрее растет орган. Этот парадокс легко объяснить:
- если больному отсекают менее 40% печени, то остальные 60% клеточной массы функционально компенсируют этот недостаток. Получается, что организм «не торопится» и в спокойном режиме наращивает утраченные ткани;
- при удалении 70-75% паренхимы (ткани печени) включаются механизмы срочного восстановления, которые обеспечивают интенсивное наращивание клеточной массы органа;
- удаление 80% печёночной ткани угнетающе воздействует на сохранившиеся клетки, а резекция 95% органа парализует процесс восстановления.
Скорость регенерации также зависит от возраста пациента. У младенцев полное восстановление органа возможно буквально за 3 месяца. С возрастом деление клеток замедляется, поэтому у взрослых процесс регенерации занимает до полугода.
Ведущую роль, конечно, играет исходное состояние печёночной ткани и организма в целом. Если операцию делают на фоне дистрофических и дегенеративных процессов, восстановление печени будет медленным.
Реабилитация после резекции печени
Движение — жизнь
За какое время восстанавливается печень? Реабилитационный период после резекции печени длится от нескольких недель до нескольких месяцев. Обширные резекции требуют восстановительного периода в 6 месяцев.
Исследования показывают, что регенеративные процессы протекают более интенсивно у пациентов, которые рано начинают послеоперационную реабилитацию — ещё в больничной палате под наблюдением медиков.
Общие правила:
- чем раньше больной начнет двигаться, тем меньше риск осложнений, короче реабилитационный период и больше шансов на полноценное выздоровление;
- первые восемь недель нельзя поднимать грузы тяжелее 2,5 кг;
- переход к активным занятиям спортом (бег трусцой, плавание и т. п.) возможен только с разрешения врача.
В первые дни после операции рекомендована дыхательная гимнастика. В дальнейшем — постепенное увеличение двигательной активности. Показана обычная ходьба. Все остальные практики подбирают индивидуально, в зависимости от состояния пациента.
Лечебная диета
В ранний послеоперационный период пациент находится на парентеральном питании (подается через катетер, установленный в вену). По мере улучшения состояния больного переводят на обычный приём пищи. Рацион постепенно расширяют до диетического Стола №5.
Это лечебная диета, которая сбалансирована по питательным вещества: белкам, углеводам, жирам, витаминам и минералам. Основные принципы Стола №5: щадящий режим приготовления пищи (на пару, тушение, отваривание), регулярное питание небольшими порциями (5-6 раз в день) и ограничение количества животных жиров. Диета снимает с печени нагрузку и позволяет ей восстановиться в короткий срок.
Со временем диету можно расширить (к примеру, до средиземноморской), но следует придерживаться основных правил здорового питания, которые исключают или ограничивают употребление:
- алкогольных напитков;
- жирных, жареных, копченых, консервированных продуктов;
- тугоплавких жиров животного происхождения;
- магазинного кетчупа, майонеза и других соусов с пищевыми добавками;
- слишком горячих, холодных, острых, соленых блюд;
- продуктов, повышающих газообразование в кишечнике (цельное молоко, бобовые, капуста, черный хлеб).
Мы собрали для вас коллекцию из более 1000 рецептов, соответствующих правилам Стола №5. В основном это простые и быстрые блюда: завтраки, супы, салаты, вторые блюда и десерты. Мы надеемся, что эти рецепты помогут разнообразить ваше еженедельное меню и сделают лечебную диету вкусной.
Прогноз после резекции печени
Прогноз в отношении продолжительности и качества жизни после резекции печени в основном зависит от стадии заболевания, которое привело к удалению части органа. Если речь идет о последней стадии онкологического заболевания (прорастание рака желудка в печень, отдаленные метастазы рака кишечника), то прогноз всегда серьёзный.
При раке прогноз определяет возможность радикального (полного) удаления опухоли. Ограниченный первичный рак печени на ранней стадии — точно так же, как паразитарную опухоль альвеококка — можно полностью излечить при помощи хирургической операции.
Наблюдения специалистов показывают, что в случаях, когда резекцию делают из-за метастазов в печени, связанных с колоректальным раком, прогноз не очень обнадёживающий. Так, может быть показана гемогепатэктомия (один из видов резекции печени) через 3 месяца после удаления первичного новообразования. А если метастаз одиночный и небольшого размера, расположен благоприятно, операцию проводят вместе с резекцией толстой кишки. Всё зависит от точности диагностики и выбранной стратегии лечения.
Многое в прогнозе выздоровления зависит от состояния сохранившихся печёночных клеток. Здесь нужно учитывать факторы, которые долгое время оказывали влияние на функциональность гепатоцитов (клеток печени): возраст пациента, наличие сопутствующих заболеваний, образ жизни, питание и т.д.
И, наконец, большое значение имеет настрой пациента. Если больной верит в своё выздоровление и чётко выполняет все рекомендации врачей, это уже 50% успеха.
Источники:
- Андреев А.А., Остроушко А.П., Лаптиёва А.Ю., Глухов А.А. РЕПАРАТИВНАЯ РЕГЕНЕРАЦИЯ ПЕЧЕНИ ПОСЛЕ СЕГМЕНТАРНОЙ РЕЗЕКЦИИ (литературный обзор) // Аспирантский вестник Поволжья. - 2018. - Т. 18. - №5-6. - C. 183-190;
- https://www.vmeda.org/wp-content/uploads/2016/pdf/2_261-266.pdf
- Шабунин А.В., Парфенов И.П., Бедин В.В., Тавобилов М.М., Греков Д.Н., Карпов А.А. Резекция печени. Специфические осложнения и их профилактика. Хирургия. Журнал им. Н.И. Пирогова. 2020;(3):5‑12.








Авторизуйтесь, чтобы проголосовать: